
乳腺癌是目前全球最常见的癌症。截至2020年末,5年内确诊乳腺癌的带病生存女性有780万,同期有68.5万人死于乳腺癌。“《柳叶刀》乳腺癌重大报告”指出,乳腺癌的隐性成本和相关痛苦涉及经济、身体、心理、情感和社会多个方面,对患者、家庭和社会都有诸多影响,但并未得到充分评估,被政策制定者和社会所忽视。报告为卫生界如何更好地应对乳腺癌所面临的紧迫挑战提供了前瞻性的建议和路线图。识别文中二维码或点击文末“阅读原文”,查阅报告专题。
乳腺癌是目前全球最常见的癌症。截至2020年末,5年内确诊乳腺癌的带病生存女性有780万,同期有68.5万名女性死于乳腺癌。虽然研究、治疗和生存状况有极大改善,但巨大的不平等仍然存在,许多患者正在被“系统性遗弃”。最新《柳叶刀》重大报告提示,这是一项全球失误。
转移性乳腺癌是乳腺癌不平等的一个方面,其患者人数不详,许多人觉得被抛弃。在癌症登记中记录复发情况以识别转移性乳腺癌患者并改变对其的负面社会态度,可能有助于建立对这一患者群体的最佳支持。
乳腺癌的隐性成本和痛苦涉及经济、身体、心理、情感和社会多个方面,对患者、家庭和更广泛的社会都有影响。乳腺癌相关的许多成本没有得到充分评估,被政策制定者和社会所忽视。我们需要新的工具与指标来揭示这些成本,以满足全球受该病影响人群的需求。
女性乳腺癌患者往往报告在确诊后有权利被剥夺的感觉。重大报告建议,更好的医患沟通是一种关键的干预方式,能够提升患者生活质量、身体形象和治疗依从性,也能对患者的带病生存产生积极影响。
截至2020年末,5年内确诊乳腺癌的带病生存女性有7800万。这一数据反映了研究和癌症管理的进步,多数高收入国家的乳腺癌死亡率降低超过40%。不过,2020年仍有68.5万名女性死于乳腺癌,而与身体症状、情感绝望和经济负担相关的巨大不平等和痛苦往往隐藏不露,没有得到充分处理。针对乳腺癌所面临的这些紧迫挑战,最新“《柳叶刀》乳腺癌重大报告”(The Lancet Breast Cancer Commission)提出了应对建议。

据估计,全球乳腺癌的发病人数将从2020年的230万例增加至2040年的300万例以上,2040年死于这一疾病的年均人数将达到100万人。中低收入国家受到的影响远大于高收入国家。
虽然乳腺癌是最常见的癌症类型,但知识上的空白仍在阻碍人们采取有效行动。例如,转移性乳腺癌(metastatic breast cancer, MBC)的患者人数不详,使得无法对此提供有效的治疗和照护。同时,乳腺癌相关痛苦和其他成本的规模也未能得到妥善评估。重大报告的作者表示:“社会和政策制定者目前只看到了冰山一角。”
报告的通讯作者、英国剑桥大学肿瘤学系的Charlotte Coles教授是英国国家健康与护理研究所(NIHR)的研究教授,也是剑桥大学医院NHS信托基金会的肿瘤科主任医师。她表示:“近来乳腺癌生存率的提高显示了现代医学的巨大成功。然而,我们不能忽略有多少患者遭到了系统性遗弃。报告以既往证据为基础,提供了新数据,并结合了患者意见,来揭示这样一项不为人知的巨大负担。我们希望,通过强调乳腺癌中的这些不平等、隐性成本和痛苦,促使专业医护人员、政策制定者与全球患者和公众一起,更好地认识和解决这些问题。
转移性乳腺癌患者人数不详
虽然早期乳腺癌患者中有20%-30%会出现复发,但大多数国家的癌症登记中心通常不会记录复发情况。因此,MBC的患者人数并不清楚。由于对MBC患者群体了解不充分,其需求难以得到满足,因此这些患者普遍感到被遗弃、被孤立。
重大报告指出,在过去十年,MBC的治疗成果已显著改善。在推荐疗法可及的地区,MBC两种亚型(HER2阳性ER阳性/HER2阴性,涉及约85%的MBC患者)的中位总生存期已达到5年。如今,有些MBC患者可存活10年及以上。通过对382名医护专业人员(其中70%为肿瘤专科医生,50%以上从事乳腺癌临床工作)进行调查,其中有55%的专业人士认为MBC的特定亚型有治愈可能,75%的专业人士认为MBC将变成一种慢性疾病(见专题24,第21页)。
“公众和政策制定者,甚至医护专业人员,对MBC的了解甚少,”报告的共同作者、患者权益倡导者Lesley Stephen表示,“有些患者告诉我,他们感觉自己被‘抛弃’了。这种被忽视、被遗忘的感觉,意味着他们不太可能寻求帮助或参与能够帮助他们的研究。一个人被确诊为MBC不应该阻止其对社会作出贡献,但转MBC患者需要获得更多支持和信息才能感受到自己的价值。”

作者团队主张,至少应有70%的全球癌症登记中心记录癌症分期和复发情况。这样的数据有可能推动MBC照护、治疗成果和患者情绪健康的重大改善。促进社会包容MBC患者的举措也至关重要,如修订劳动力市场法律,允许他们更灵活地安排工作。重大报告认为,有了这种观念的转变,就有可能为多数MBC患者提供治疗,帮所有MBC患者缓解痛苦,不落下任何一个带病生存的MBC患者。
揭露广泛而隐蔽的乳腺癌成本
乳腺癌的相关成本(包括身体、心理、社会和经济成本)十分高昂,但我们对此认识并不充分。事实上,如上提到的许多成本在目前的全球健康指标中并未得到体现。
为此,委员会开展了基于英国的CASCARA试点研究(见专题19,第30页),它作为缩影反映了乳腺癌患者的经济负担和支持性照护需求。在对606名乳腺癌患者和照护者的调研中,几乎所有人都提到了与乳腺癌有关的身体或福祉问题。一位参与者说:“我接受化疗之后就失去了工作,因为我没法处理得很好。”另一位表示:“我很久后才鼓起勇气寻求性功能障碍方面的帮助。”此外,有20%的早期乳腺癌患者和25%的MBC患者表示难以支付前往治疗的交通费用,27%的早期乳腺癌患者和35%的MBC患者表示面临经济问题。这项试点研究表明,即使在医疗保健系统免费的国家,乳腺癌患者也会面临隐性成本。
以既往研究[1]为基础,重大报告还讨论了健康相关性严重痛苦(serious health-related suffering, SHS),这是姑息治疗需求的一个指标。一个小型专家组提供了乳腺癌SHS的估计值。据报告,2020年全球有68.5万人死于乳腺癌,据此估算每年死于乳腺癌的患者所遭受的SHS天数高达1.2亿天,而带病生存患者的SHS天数则是5.2亿天。这些数字背后是一个个经历着疼痛、呼吸急促、疲劳和其他痛苦症状的人,而这些症状却往往都能被治疗。
巴西圣卢卡斯医院肿瘤研究中心的Dr. Carlos Barrios表示:“乳腺癌的影响十分广泛,报告中所涉及的研究都显示了疾病各个阶段的相关痛苦和负面经历的严重性。即便在医疗服务系统发达的国家,乳腺癌患者也未能得到充分的支持和照护。在缺乏可负担的医疗保健设施的国家,患者更普遍、更高昂地承受着这些成本,往往最终导致灾难性医疗支出或陷入贫困。为了揭示且更深入了解和解决所有乳腺癌患者的多重需求,大幅度降低可预防痛苦的全球负担,全球数据是至关重要的。”
报告主张开发新的工具和指标,以反映与乳腺癌相关的诸多成本。这种评估应该指导政策制定者投资乳腺癌预防、早期检测、具有成本-效益的治疗、最佳管理、经济保护,以及其他可减轻痛苦的干预措施。
加强沟通,改善患者结局
许多患者表示,乳腺癌这种疾病剥夺了他们的力量。因此,报告强调能够赋能的医患沟通是一项重要的干预措施。报告对相关研究的回顾表明,与患者进行更好的沟通,可以改善患者的生活质量、决策能力、身体形象,甚至治疗依从性,最终对患者的带病生存产生积极影响。

美国埃默里大学医学院的Reshma Jagsi教授表示:“女性的基本权利历来在各种场合都不如男性受到尊重,这对患者的能动性和自主权产生了影响。每位医护专业人员都应该接受一定形式的沟通技巧培训。提高患者与医护人员之间的沟通质量虽然看似简单,但能产生深远的积极影响,其影响远远超出乳腺癌治疗管理的具体范畴。应该鼓励患者发表自己的意见,选择参与照护决策的程度。”
报告呼吁,应在所有国家让全体医护人员接受沟通技巧培训,并在乳腺癌临床研究的各个阶段引入患者参与,这涉及从概念到向临床实践转化的各个阶段。为了支持这些转变,报告规划了一个框架,提供了与患者融洽相处、建立共情、共享信息、检查理解程度以及与患者共同商定下一步行动措施的种种策略。
通力合作,改善预防和早期检测
高收入国家有多达四分之一的乳腺癌可以通过调整其危险因素来预防。重大报告提出,开展教育和提高认知对预防乳腺癌固然重要,但大胆改变政策以及最大限度地减少人群暴露于可干预的危险因素(包括饮酒、超重和缺乏运动)中,对于降低癌症发病率是至关重要的。
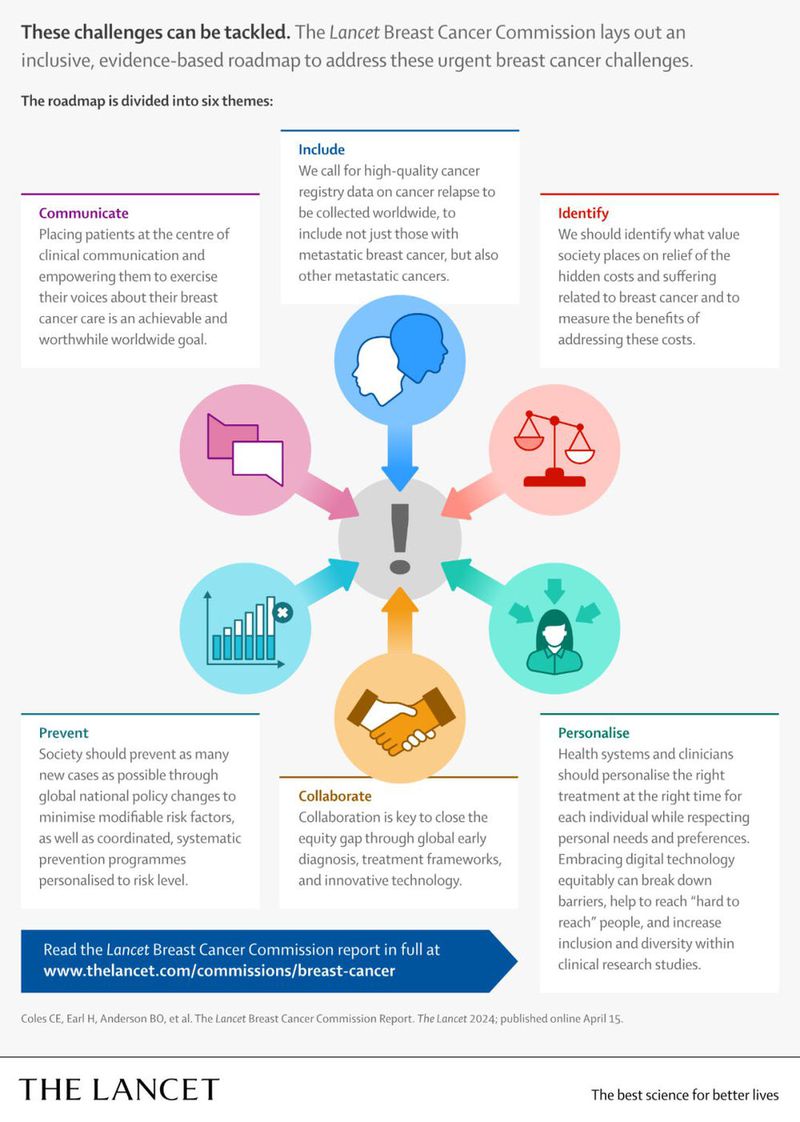
此外,系统性识别乳腺癌高危人群也十分重要,这能保证她们公平地获取个性化的预防策略,包括有助于许多女性预防乳腺癌的廉价而有效的药物。
作者还主张改进早期检测计划,首先是要努力促进诊断时机向前推进,达到至少60%浸润性癌确诊时处于疾病早期(1期或2期)。
来自美国华盛顿大学外科和全球卫生系的Benjamin Anderson教授表示:“在所有国家,来自少数族裔的低收入女性乳腺癌患者往往在晚期确诊,死亡风险较高。研究揭示了乳腺癌领域中存在的许多其他不平等现象,而这些不平等现象可能会进一步扩大,但可以通过全球合作来解决。如果无论个人居住地或支付能力如何,都能获取循证预防和治疗,这将为患者、家庭和努力实现全民健康覆盖的医疗系统带来广泛的益处。我们敦促决策者落实我们的建议,加快缩小乳腺癌不平等差距的进程。”Benjamin Anderson曾于2021年至2023年期间担任世界卫生组织卫生干事,监督了世卫组织全球乳腺癌倡议(Global Breast Cancer Initiative, GBCI)的制定和实施。END
NOTES TO EDITORS
Copyright © Yevhen Borysov/Getty Images
中文翻译仅供参考,所有内容以英文原文为准。
推荐阅读