据统计,全球约有2.35亿人患哮喘,我国20岁以上人群中哮喘的患病率为4.2%,患病人数达到4570万人。哮喘是一种常见的呼吸道慢性炎症性疾病,临床症状表现为反复发作的喘息、气急、胸闷、咳嗽、呼吸困难等,有遗传倾向。
在日常哮喘的诊疗管理中,不同级别医疗机构、不同医护人员以及不同患者的相关知识和认知水平均可能存在一定差距,甚至对某些问题存在一定误区,在此我们对一些问题进行相关梳理,以期对大家有所帮助。

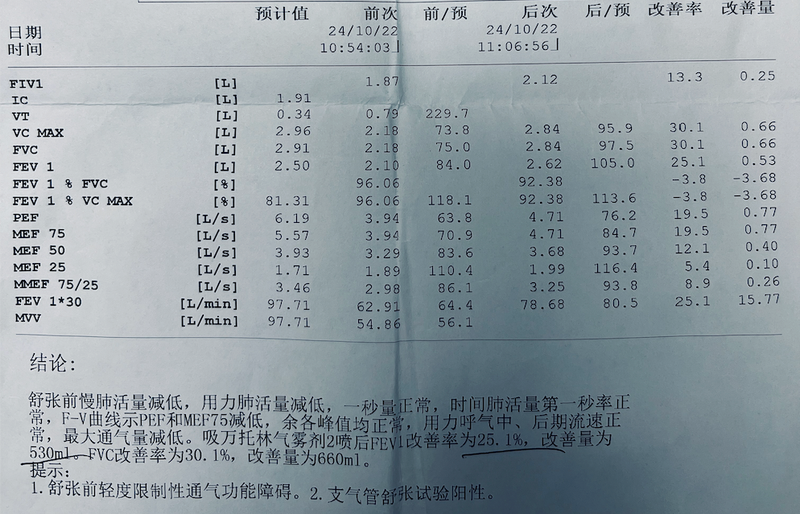
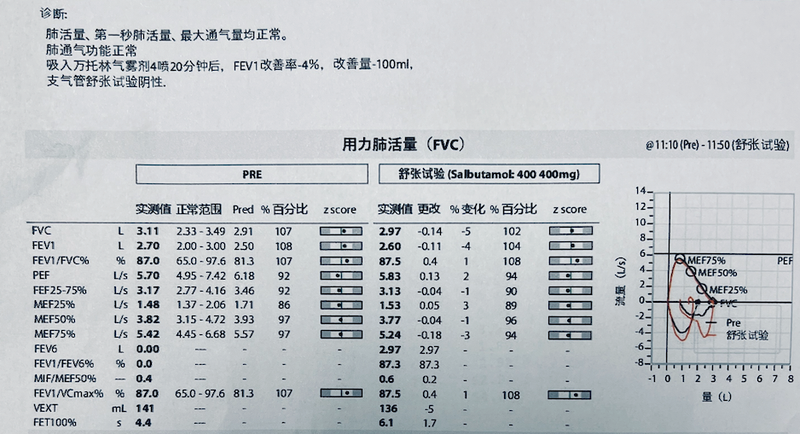
支气管舒张试验阳性就是哮喘?
错!
支气管舒张试验阳性并不等于哮喘。慢阻肺(COPD)患者也可能表现为舒张试验阳性。此外,哮喘患者在某些情况下(如气道黏膜水肿、痰液堵塞等),短期的舒张试验可能没有明显改善,甚至表现为阴性。因此,单凭舒张试验结果不能轻易下结论。
总结:肺功能检查中的注意事项
肺功能检查的质量依赖于患者的正确配合:如果患者未能按照要求尽全力吹气,可能导致结果显著偏差,甚至误导诊断。
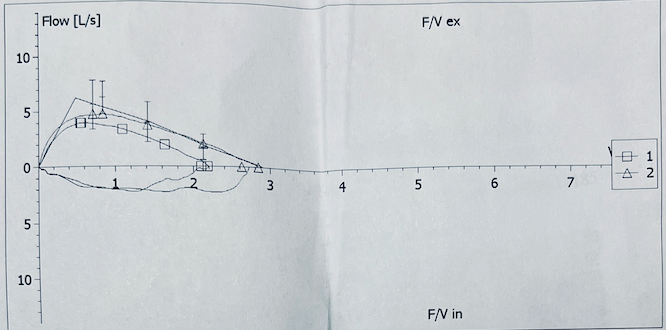
阅读肺功能报告时,不能仅看文字结论或数据,还需结合图形分析:图形可以直观反映患者是否规范完成检查动作。
哮喘诊断需综合评估:除了肺功能检查外,还需结合症状、体征、呼出气一氧化氮(FeNO)检测以及其他辅助检查,避免过度依赖单一指标。
鼻炎与鼻后滴流综合征是常见的“假哮喘”诱因:当患者出现类似哮喘的症状时,应仔细排查其他可能的原因,避免误诊误治。

激发试验阴性可以排除哮喘?
错!
虽然支气管激发试验比舒张试验更准确,但并非绝对。少数职业性哮喘仅对特定抗原或化学致敏剂有反应,常规的组织胺或乙酰甲胆碱可能无法引发阳性反应。此外,操作不规范(如药物停药时间不足、吸入不完全等)也会导致假阴性结果。因此,激发试验阴性并不能完全排除哮喘。

一秒率<70%就不是哮喘?
错!
吸入支气管舒张剂后FEV1/FVC(一秒率)<70%通常提示慢阻肺,但这并不意味着哮喘可以被排除。长期未控制的哮喘可能导致气道重塑,出现类似慢阻肺的特征。事实上,我国约26.2%的哮喘患者存在气流受限(一秒率<70%)。因此,一秒率<70%时应考虑哮喘并发慢阻肺的可能性。

有症状+可变气流受限=哮喘?
错!
即使具备哮喘的症状、体征以及可变气流受限的客观检查结果,也不能机械地诊断为哮喘。其他疾病(如变应性支气管肺曲霉病、嗜酸粒细胞肉芽肿性多血管炎等)也可能引起类似的临床表现。确诊前需排除这些可能性。

没有呼吸道症状=没有哮喘?
错!
长期存在气道高反应性但无明显症状的人群可能是隐匿性哮喘。研究表明,这类人群中有14%-58%可能发展为有症状的哮喘。因此,对于疑似隐匿性哮喘的患者,长期随访尤为重要。

轻度哮喘=没有危险?
错!
轻度哮喘占所有哮喘患者的50%-75%,尽管症状轻微,但其基因驱动、气道炎症和气道重塑与中重度哮喘相似。轻视轻度哮喘可能导致急性发作甚至危及生命。研究显示,接近1/3的哮喘死亡发生在轻度哮喘患者中。因此,即使是轻度哮喘,也需要重视并进行规范管理。

吸入激素不能按需使用?
不一定!
传统观点认为,吸入糖皮质激素(ICS)需要规律治疗,不能随意中断。然而,近年来的研究表明,对于病情逐渐控制、无夜间症状、无急性发作风险且肺功能正常的患者,可以降阶到第一级治疗,并按需使用低剂量ICS+福莫特罗吸入剂。当然,按需使用需谨慎,若有急性发作史或其他危险因素,则仍需每日规律用药。

哮喘没有症状就可以随时停药?
错!
除了适合第一级治疗的患者外,大多数哮喘患者在病情控制后不应立即停药,而应逐步减量并降级治疗。一般建议哮喘控制至少3个月以上才能考虑降级。在此过程中,患者需定期随访,调整治疗方案以找到维持控制的最低有效级别。

哮喘的治疗只需要用药物即可?
错!
哮喘的治疗需要综合管理,而非单纯依赖药物。首先,要尽量避免接触诱因(如花粉、烟雾等)。其次,健康教育至关重要——患者需要了解如何正确使用吸入装置并坚持长期用药。研究表明,许多老年人因操作错误导致治疗效果不佳。因此,在住院期间和出院后都需要反复指导和随访。