作为影响近 4600 万国人的慢性呼吸系统疾病,哮喘的规范化诊疗一直备受关注,而基层医疗机构作为防治前线,指南的更新无疑为临床实践提供了全新的行动纲领。尤其值得家长们关注的是,指南针对儿童群体的特殊性给出了专属诊疗方案,下面就为大家拆解其中的核心亮点。
我国哮喘患病率呈逐年上升趋势,20 岁及以上人群患病率已达 4.2%,但总体控制率仍偏低,基层地区因缺乏肺功能检查设备、医生诊疗认知不足等问题,导致患者急性发作频繁。此次指南由中华医学会两大分会联合发起,结合最新国内外循证医学证据及全球哮喘防治创议,聚焦基层临床 843 条实际问题,凝练 24 个核心临床议题,最终形成强针对性的推荐意见,旨在让基层医生 “有章可循”,让患者 “在家门口看好病”。
核心更新:诊疗逻辑更精准高效
分型与诊断:精准识别不遗漏
指南首次明确中重度哮喘应分为 2 型高表达(T2-high)和 2 型低表达(T2-low),通过外周血嗜酸性粒细胞计数、FeNO 检测等简单指标即可辅助分型。诊断上优先采用支气管舒张试验或 PEF 日变异率检测,对于基层无法开展的支气管激发试验,可通过 4 周 ICS 诊断性治疗后复查肺功能确诊,避免漏诊误诊。
表:支气管哮喘与其他疾病的鉴别要点
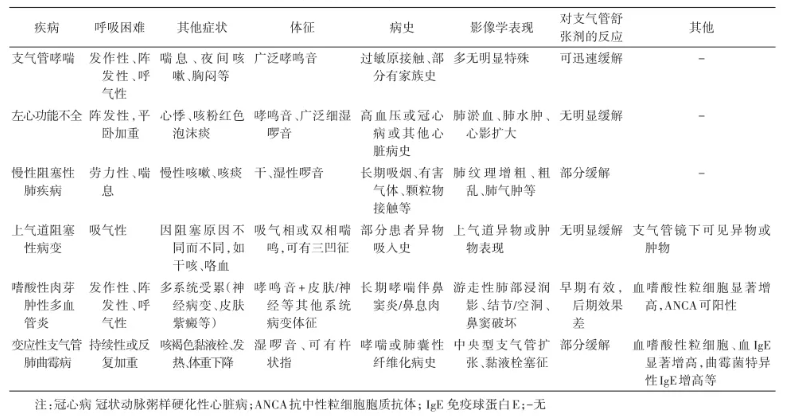
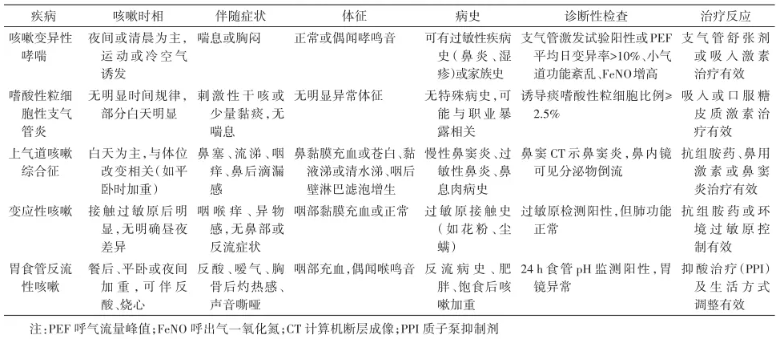
表:咳嗽变异性哮喘与其他疾病的鉴别要点
治疗方案:阶梯式策略 + 核心药物明确
治疗核心仍为吸入糖皮质激素(ICS),指南强调查询长期吸入临床推荐剂量的 ICS 安全可靠。同时推荐 ICS-LABA 复合制剂作为中重度哮喘首选,低剂量 ICS - 福莫特罗可按需使用,兼顾疗效与安全性。5级阶梯式治疗方案成为优选路径,轻度哮喘按需缓解,中重度哮喘维持 + 缓解联合治疗,让用药更具个体化。
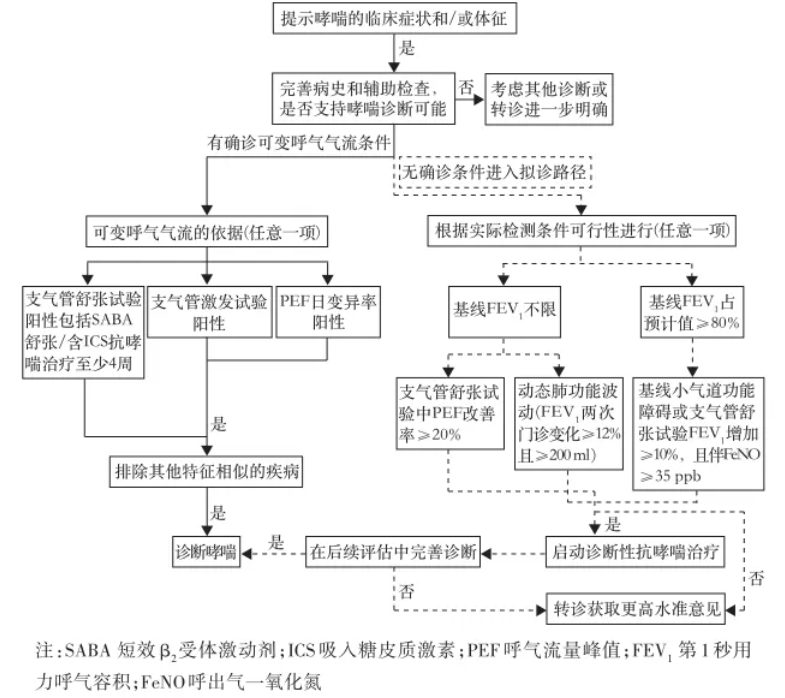
图:基层医疗卫生机构支气管哮喘诊断流程图
儿童群体专属亮点:全周期精细化管理
诊断标准:贴合儿童生理特点
儿童哮喘诊断不再照搬成人标准,6 岁以下儿童因气道发育不成熟、无法配合肺功能检测,指南强调结合临床表现特征(反复发作性、时间节律性、可逆性)及 8-12 周诊断性治疗反应综合判断。有过敏性鼻炎、湿疹病史或一级亲属哮喘史的儿童,需列为高危人群重点监测。
用药与装置:剂量 + 工具双适配
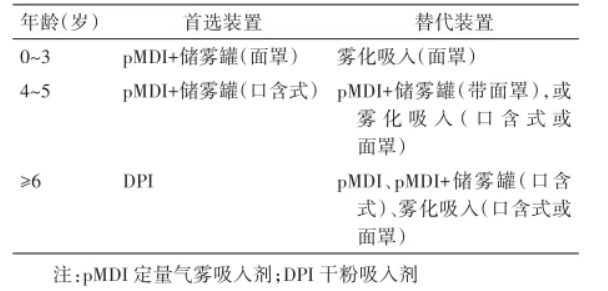
儿童 ICS 剂量按年龄精准划分,<6 岁幼儿与 6-11 岁儿童、≥12 岁青少年的低中高剂量标准各不相同,避免用药过量或不足。吸入装置选择更具针对性:0-3 岁首选 pMDI + 储雾罐(面罩),4-5 岁可选用口含式储雾罐,≥6 岁可使用干粉吸入剂(DPI),确保药物有效沉积肺部。
表:不同年龄支气管哮喘患儿糖皮质激素吸入装置的选择
评估与管理:家庭 + 医疗协同发力
4-11 岁儿童采用儿童哮喘控制测试(C-ACT)评估病情,5 岁以下使用 TRACK 问卷,让家长也能参与病情监测。指南倡导为儿童制订个体化哮喘行动计划,通过绿、黄、红三区管理模式,指导家长识别急性发作征兆,掌握家庭急救方法。同时强调避免儿童暴露于烟草烟雾、尘螨、花粉等诱因,预防呼吸道感染。
基层管理新要求:随访 + 预防双管齐下
指南明确哮喘患者起始治疗阶段每 2-4 周复诊,稳定后每 1-3 个月随访,随访内容涵盖症状评估、用药依从性、吸入技术检查等。预防方面推行 “三级预防” 策略:针对高危儿童开展孕期环境调控,早筛早诊早治减少重症发生,通过患者教育、疫苗接种等预防急性发作。尤其鼓励基层推广远程医疗和智能监测设备,让管理更便捷高效。
此次指南的修订不仅填补了基层哮喘诊疗的诸多空白,更凸显了对儿童等特殊群体的关注。对于基层医生来说,指南提供了可操作的诊疗路径。相信随着指南的落地实施,我国哮喘防治水平将迈上新台阶,让更多患者尤其是儿童群体实现 “呼吸自由”。
