主 诉:
检查发现肺部阴影6年。
现病史:患者6年余前在医院体检查胸部CT提示肺部结节,患者无明显症状,无畏寒、寒战,无咳嗽、咳痰,无胸闷、胸痛,无恶心呕吐,无腹痛腹泻,无头晕头痛骨痛等不适,未予治疗,长期随访复查。2025-06-26 于我院复查胸部CT平扫:1、两肺多发小结节及类结节灶,左下肺结节较前(23-9-4)增大。 2、两肺支气管炎样改变;肺大泡形成。3、原右下肺炎及右侧胸腔积液较前基本吸收。附见:肝内胆管扩张积气。现患者未见明显不适,为求进一步诊治来我院门诊就诊,拟“肺部阴影”收入我科。
患者起病以来,神志清,精神可,胃纳可,睡眠安,二便正常,体重近期无明显变化。 有高血压病史8年,长期口服缬沙坦半片#QD控制,血压控制可,平素血压最高140/63mmhg。
影像展示与分析:
先来看2019年2月时的影像:
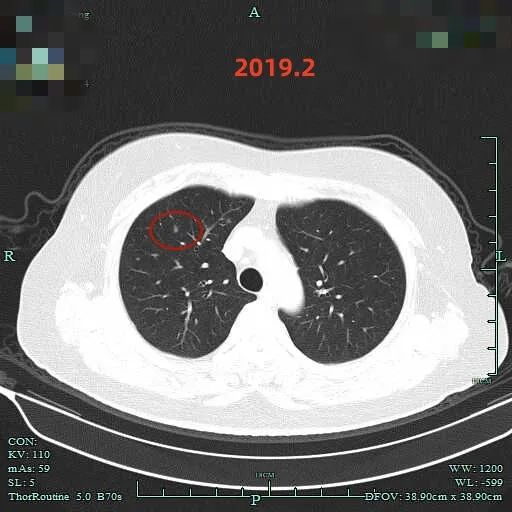
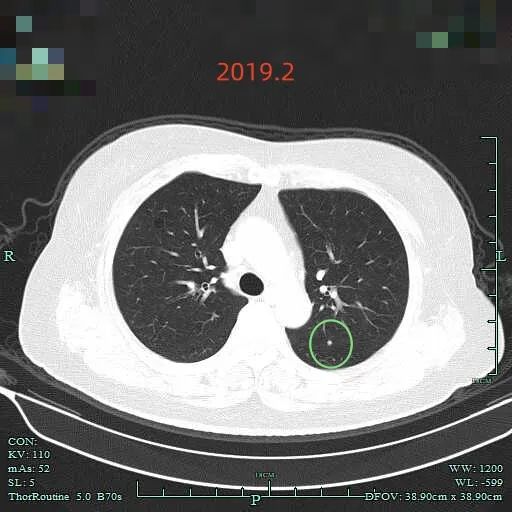
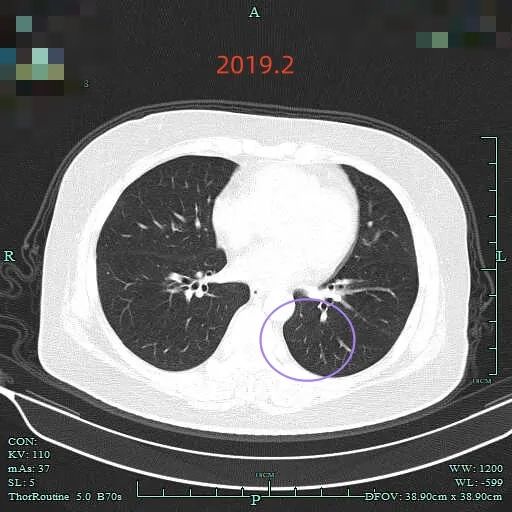
病灶C:后来出现病灶的位置,当时并没有明显异常。
再看2021年4月时的影像:
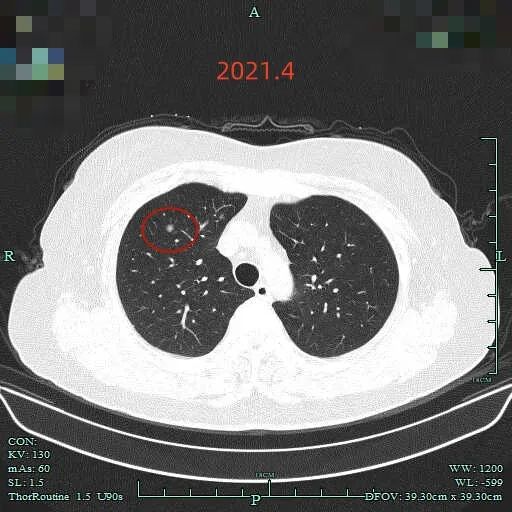
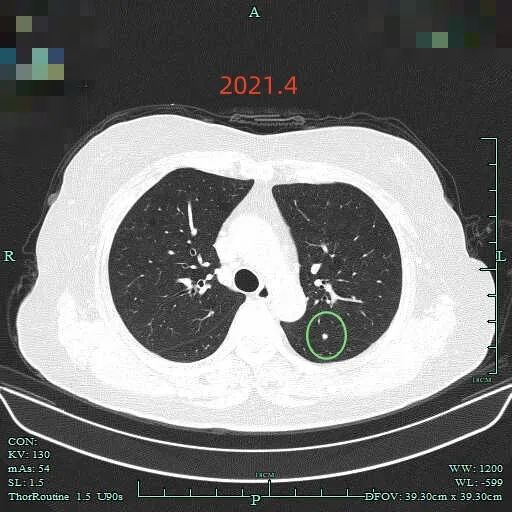
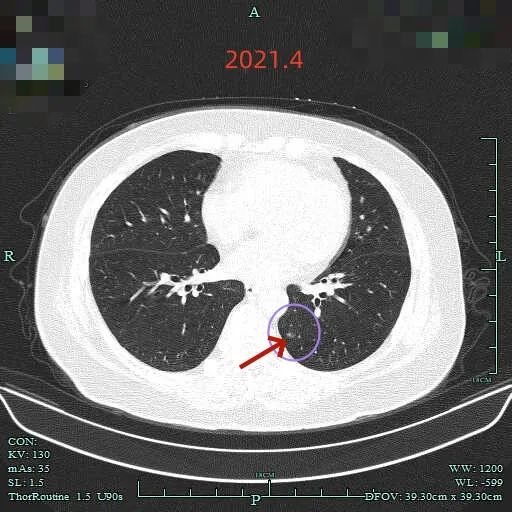
病灶C出现,很淡的磨玻璃结节,轮廓较清,灶内似乎不是很纯的密度,有点状稍高密度的成分,当时的密度与形态应该考虑不典型增生或肺泡上皮增生可能性大。
再看2022年2月时的影像:
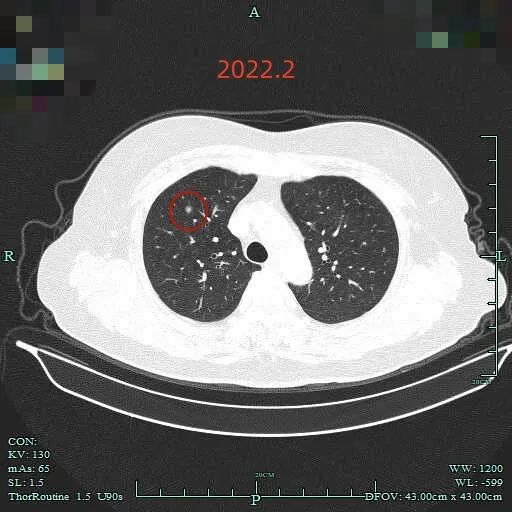
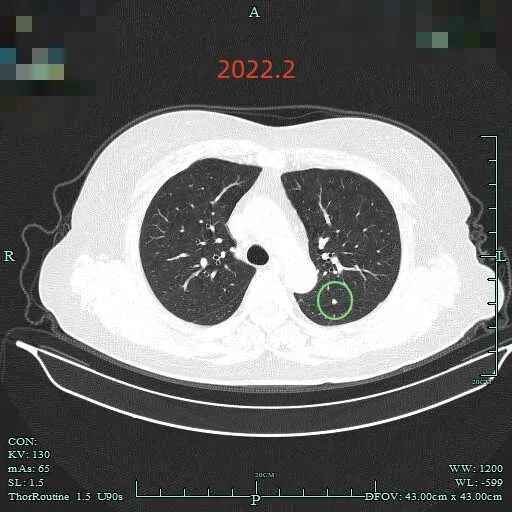
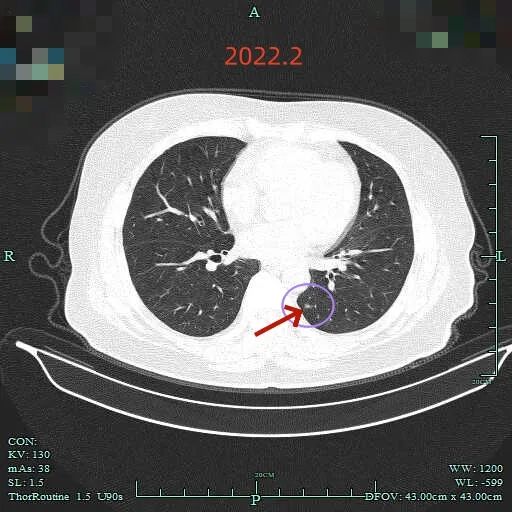
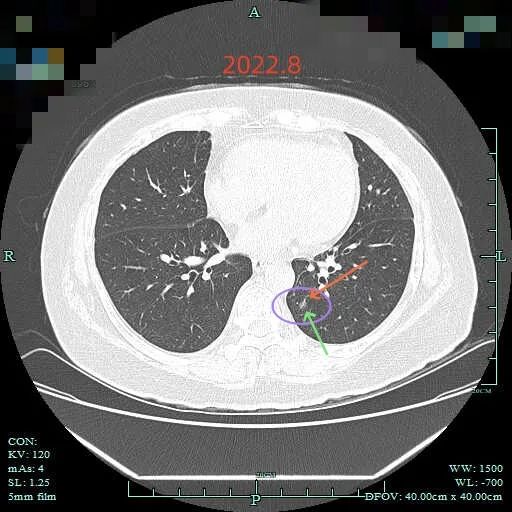
另外层面见病灶C有微小血管穿行,边缘毛糙不平。
再看2023年1月时的影像:
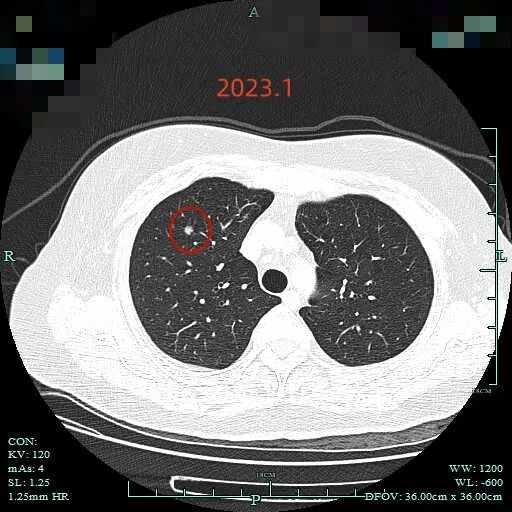
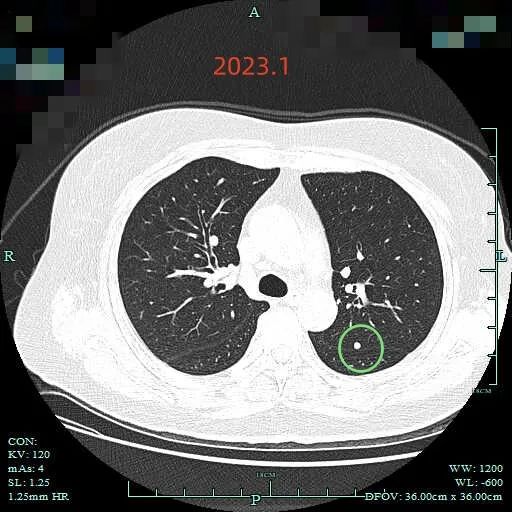
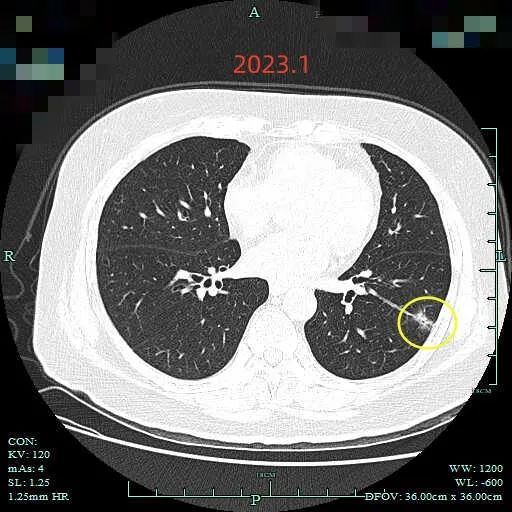
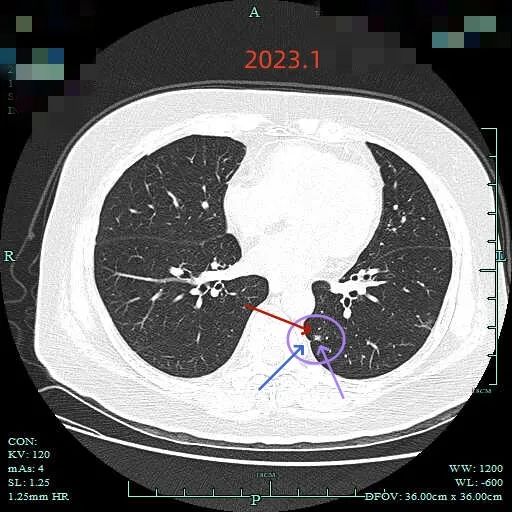
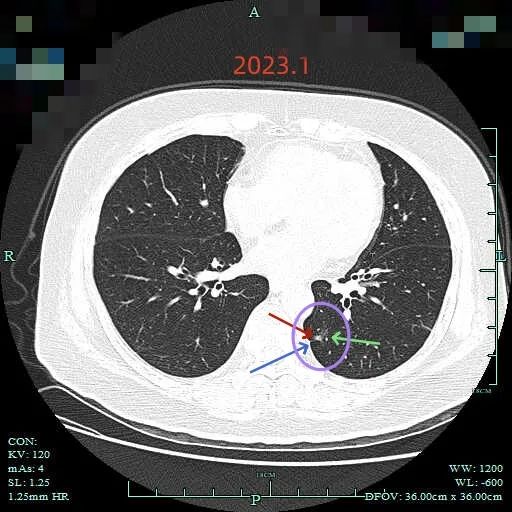
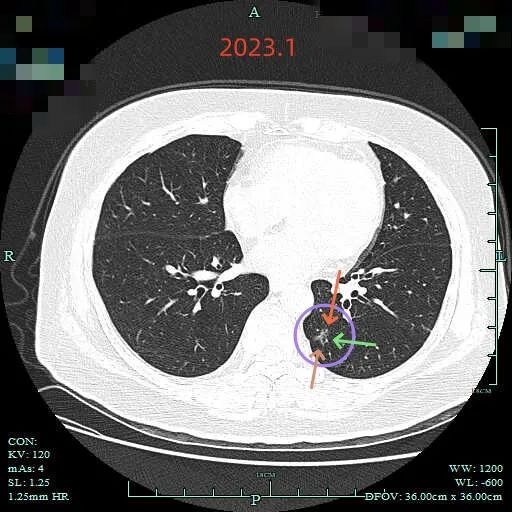
范围有所增大,表面分叶,此层面是磨玻璃密度,分叶是明显的。
再看2023年9月复查的:
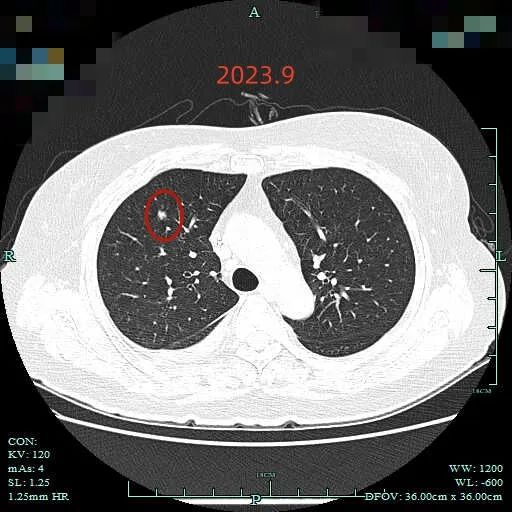
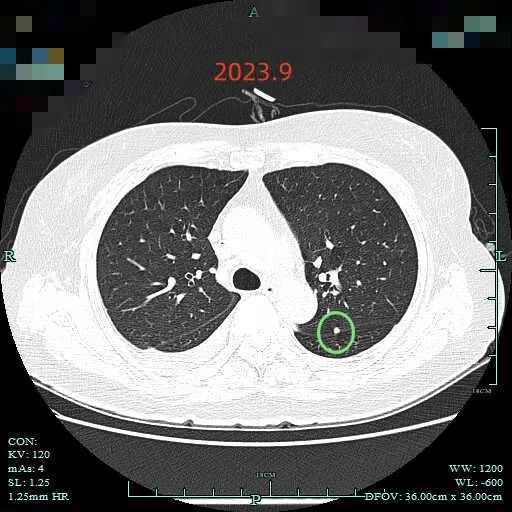
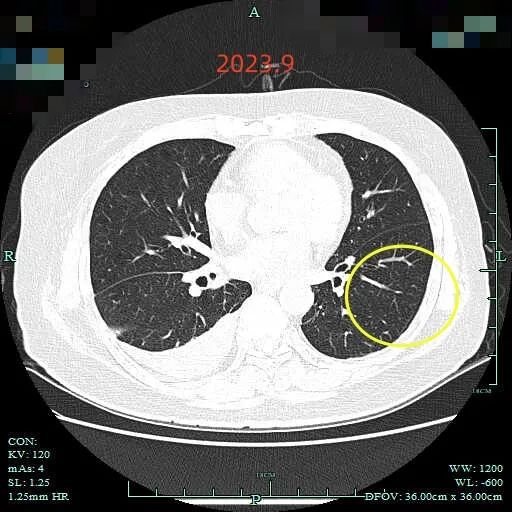
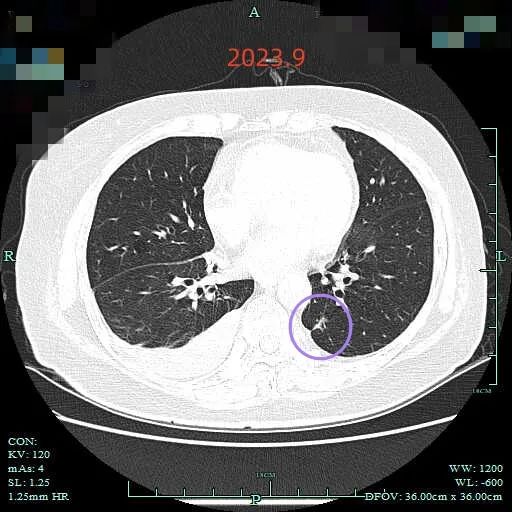
病灶C实性成分似乎略有增多,胸膜有轻微牵拉。
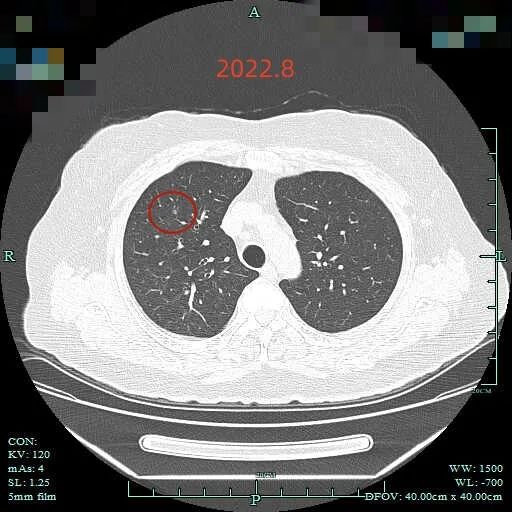
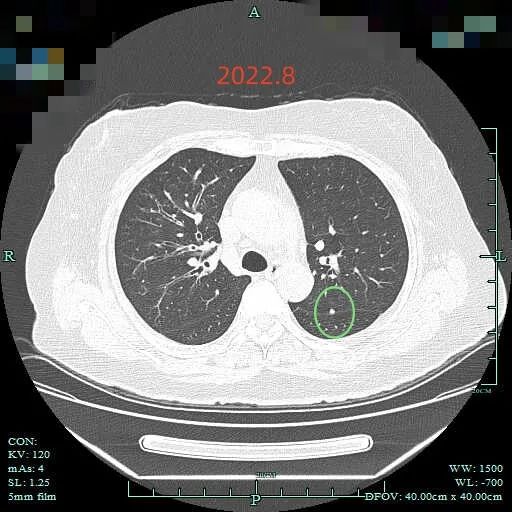
最后看2025年6月复查的(2024年没有复查):
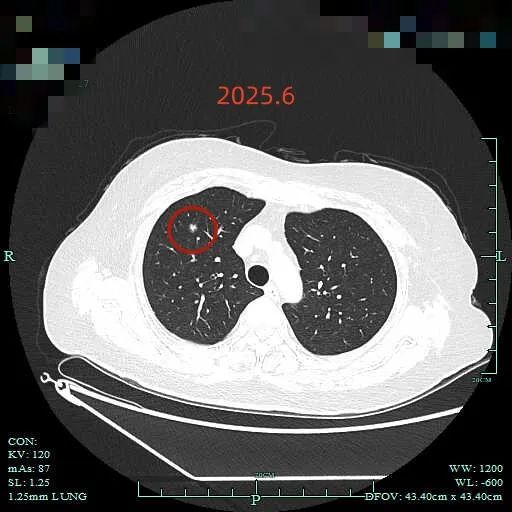
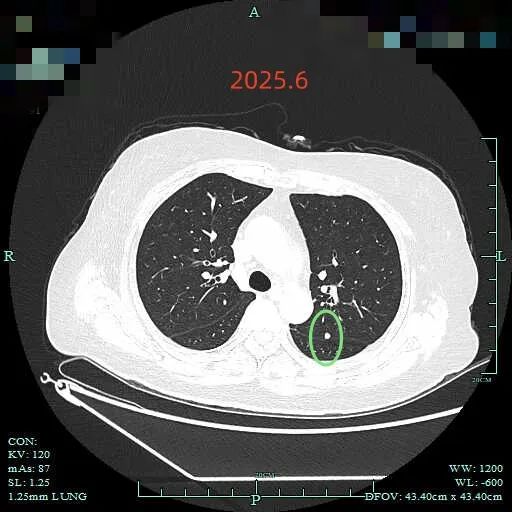
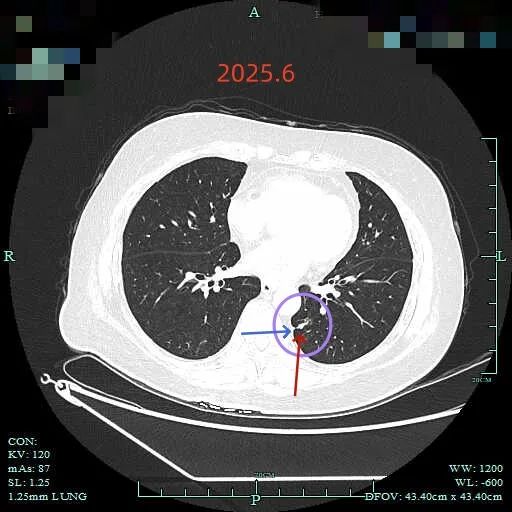
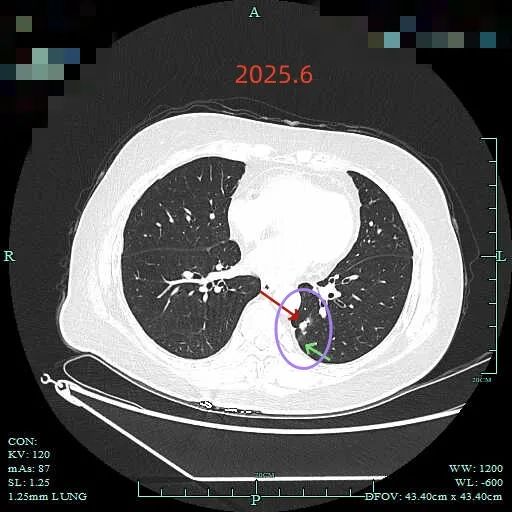
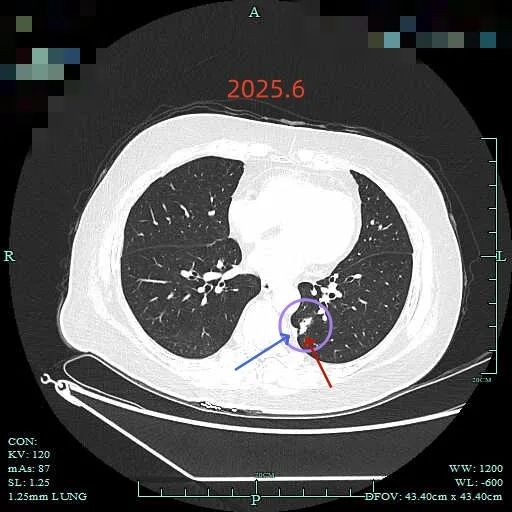
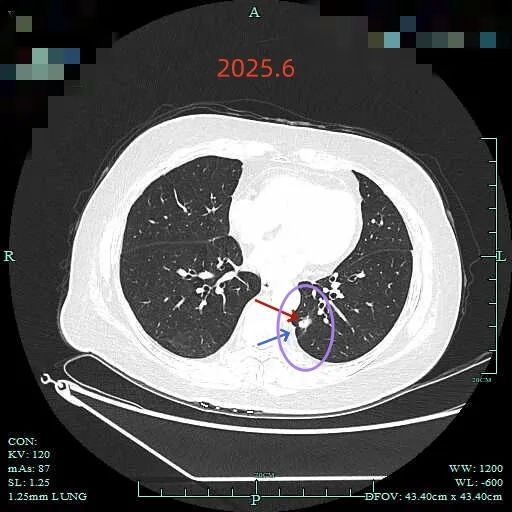
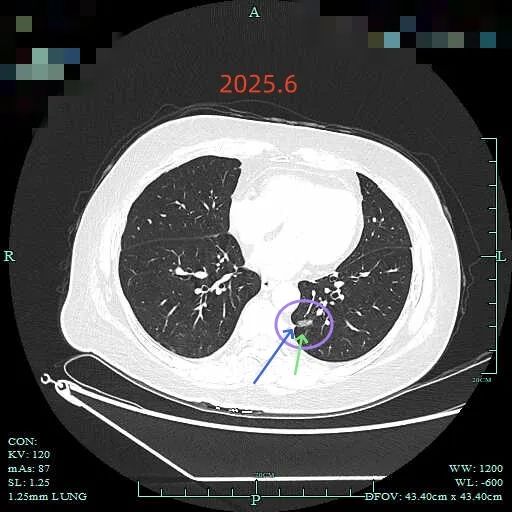
边缘区仍有部分是磨玻璃成分,胸膜牵拉明显。
临床考虑:
1、诊断问题:病灶A随访6年来,大小变化较小,但密度也是持续有增加的,但它的发展显然没有病灶C快,考虑是浸润性腺癌腺泡或乳头型,恶性程度中等;病灶B一直是实性微小,而且随访无显著进展,边缘光滑,考虑是良性的;病灶C于2019年是同样位置是没有异常的,此后于2021年时出现,虽然开始也是磨玻璃结节,而且也不大,但后面的随访情况表明此灶进展明显较快,到了2025年6月已经是很典型的浸润性腺癌,而且风险较高了!
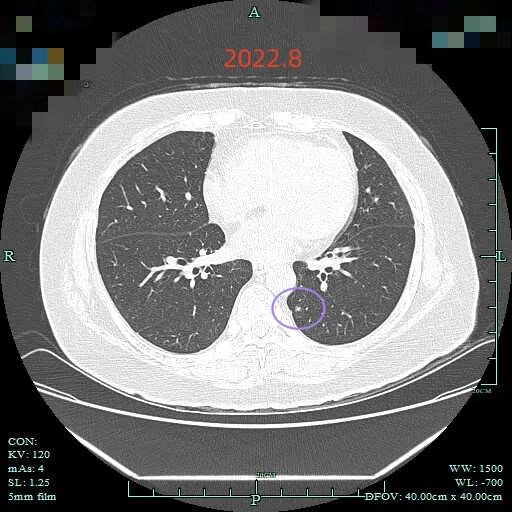
2、手术问题:患者年纪不小,已经73岁了,而且两肺多原发肺癌,病灶C虽然进展较快,但那也是相对于磨玻璃密度肺癌一般较为惰性来讲的,如果与真正恶性程度很高的小细胞肺癌或低分化癌很快转移的那种来讲,还是较为温和的。所以大概率仍算早期,已经有转移的概率较小。加上右上叶的病灶A也是要干预处理的,所以我们与同事商量,考虑这次先左下叶部分切除加淋巴结采样,待身体情况恢复过一段时间后再行右上叶病灶A的微创手术切除,基于年纪、多发以及病灶靠肺外周部位,拟不行肺叶切除加淋巴结清扫。病灶B虽考虑良性,但因其紧贴叶间裂,视术中探查情况而定,若是黑色的淋巴结或碳末沉积则不予以切除,若是灰白的,则也可能是肉芽肿性炎,因切切方便,那也切了化验一下。
最后结果:
杭州市第一人民医院胸外科叶建明团队为其进行了微创手术,手术顺利,术后3天出院。
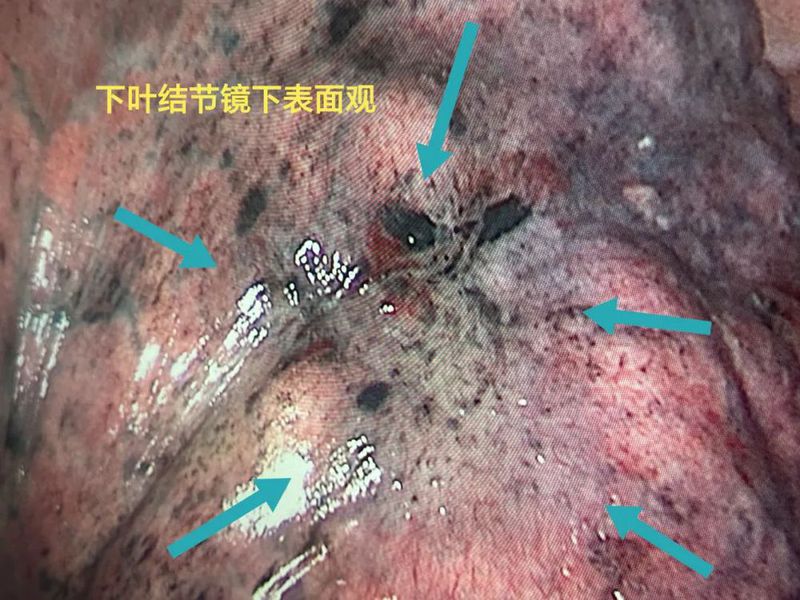
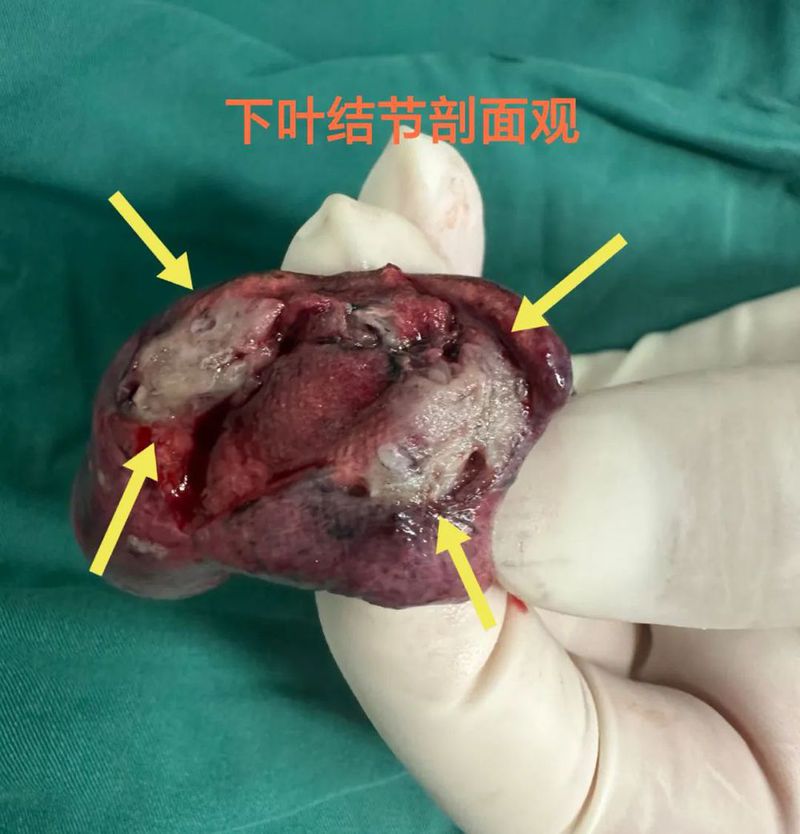
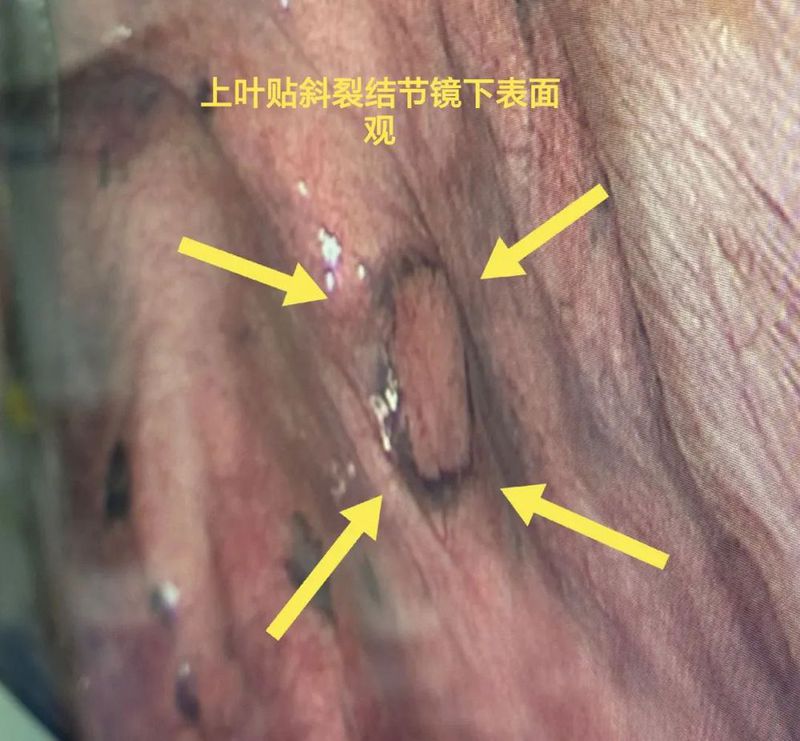
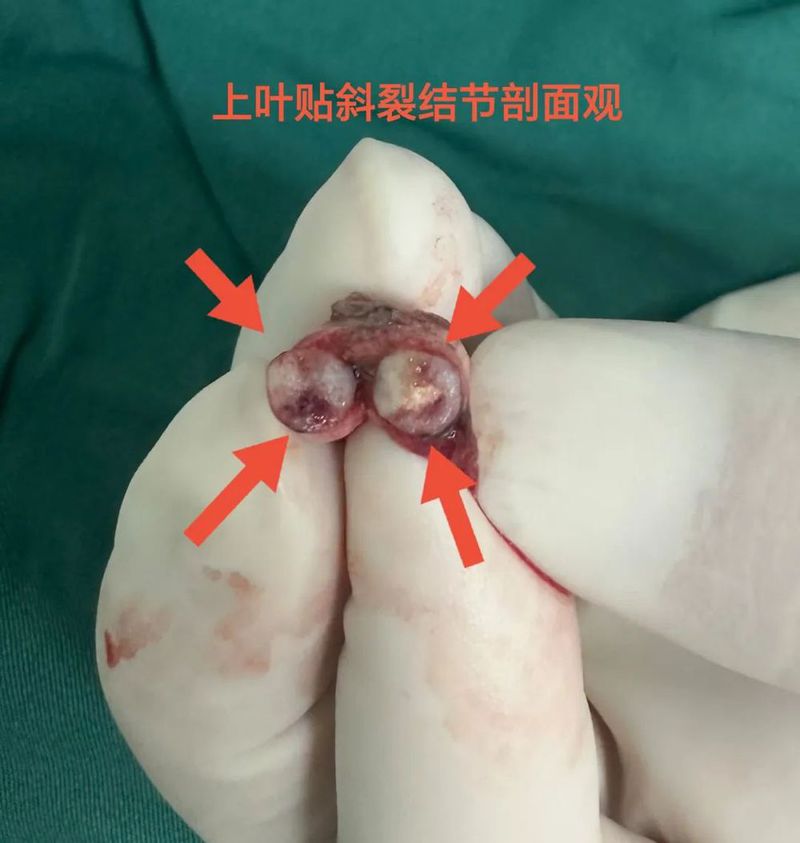

常规病理出来示:左下叶病灶C是浸润性腺癌,长径1厘米,腺泡为主型,5%实性和微乳头型,未累及胸膜,切缘阴性,脉管阴性,未见气腔播散,淋巴结采样阴性。左上叶病灶B是硬化性血管瘤,最大径5毫米。
感悟:
今天分享的这个病例结果仍是不错的,虽有5%的高危亚型,但没有高危因素,淋巴结采样也是阴性的,对比从2021年到2025年虽有进展,但也没有快到快速全身转移或局部无法控制的程度,所以仍是“真早期”的概率比较大。当然它之所以长的比较快,也应该是因为有高危亚型的关系,而从影像上看,它之所以会进展较明显,我觉得从2021年刚出现时那么小且淡,但却在2022年时的影像中发现血管穿行与轻微的胸膜牵拉,而且点状高密度范围也增大,这其实说明病灶的较高风险。可惜2024年时没有复查,其实若有查过,可能去年就会考虑手术了,虽预后或许仍一样,但万一有区别呢?所以,我的想法是:肺磨玻璃密度结节也仍得按时随访,轮廓与瘤肺边界清楚的随访过仍持续存在的就要考虑肿瘤范畴的,而当随访过程中开始出现实性成分,位于外周能楔形切除的,那就已经可以考虑切除;位于中央要切肺叶的,则倾向略再保守点,待实性成分增加并综合评估考虑选择手术时机。
