病理生理学
神经源性肺水肿的一般机制
(1) 主要机制似乎是增加中枢神经系统的交感神经外流。
交感神经张力增加可能导致肺静脉血管收缩,从而增加肺毛细血管楔压。
交感神经张力增加可能导致全身容量静脉的血管收缩,增加静脉回流到心脏(将血容量从体循环转移到肺循环)。
交感神经输出增加可能导致高血压(增加左心室后负荷),增加肺毛细血管楔压。
(2) 另一个潜在的机制可能是肺毛细血管通透性增加。这可能是由多种因素造成的:
“爆炸理论”表明,经毛细血管压力的短暂增加(由于上述因素)可能导致肺微血管损伤,从而导致肺毛细血管通透性的长期增加。本质上,肺毛细血管内皮被“炸开”。 内皮损伤可能有助于解释为什么肺水肿可能持续存在,即使在短暂的交感神经激增过去之后也是如此。
中枢神经系统损伤可能引起全身炎症,从而增加肺泡毛细血管的通透性。
神经源性肺水肿的神经系统原因
特定大脑区域的参与可能特别容易引起交感神经激增,从而引发神经源性肺水肿(“神经源性肺水肿触发区”)。这些包括:
下丘脑。
脊髓(尤其是尾髓、后叶区和孤束核)。
岛叶皮质。左侧岛叶皮层经常调节副交感神经张力,而右侧岛叶皮层调节交感神经张力。 这可以解释为什么涉及左侧岛叶皮质的缺血性中风可能会导致神经源性肺水肿。
髓质灌注减少可作为交感神经外流增加的触发因素(作为重新建立足够灌注的自动调节机制)。灌注受损的各种机制可能包括整体颅内压升高或中风引起的局灶性灌注不足。
颅内压升高 (ICP)可能是神经源性肺水肿最常见的生理触发因素。 因此,神经源性肺水肿应始终提示考虑患者是否需要治疗以降低颅内压。
原因
更常见的原因
蛛网膜下腔出血(这些患者中约 1/3 可能发生神经源性肺水肿,风险与疾病严重程度相关)。
脑实质内出血。
外伤性脑损伤(神经源性肺水肿常见于严重外伤性脑损伤患者,尤其是颅内压升高的患者)。
癫痫发作(约 1/3 的癫痫持续状态患者可能出现神经源性肺水肿)。
中枢神经系统感染(尤其是脑干脑炎,如肠道病毒 71)。
在持续支持下脑死亡,等待器官捐赠(~15%)。
不太常见的原因
急性脑积水。
缺血性中风,包括椎动脉夹层(尤其是累及髓质的后部卒中,或累及岛叶皮质的前部卒中)。
神经外科手术及其并发症。
伴有自主神经功能障碍的格林-巴利综合征 (GBS)。
累及髓质的多发性硬化症。
电休克疗法(ECT)。
高度脊髓损伤可能很少引起神经源性肺水肿,这是自主神经反射异常的延迟结果。 自主神经反射障碍不是创伤的急性并发症,而是亚急性/慢性过程。因此,创伤性脊髓损伤后不久发生的肺水肿提示了另一种解释(例如,由于伴随的创伤性脑损伤引起的神经源性肺水肿)。
临床表现
病程
早期形式的神经源性肺水肿最常见,在急性脑损伤的几分钟到几小时内(通常在 <60 分钟内)开始。脑损伤后约 12-24 小时可能会出现延迟形式。
消退通常在 48-72 小时内发生,但持续性脑损伤患者的肺水肿可能持续存在。
体征和症状
患者可能会突然出现呼吸困难。这通常伴有呼吸急促、心动过速和低氧血症。
粉红色泡沫痰或“咯血”很常见(下图)。
高血压是典型的存在,但血压也可以在肺水肿出现之前恢复正常。
肺部听诊可发现双侧湿啰音。
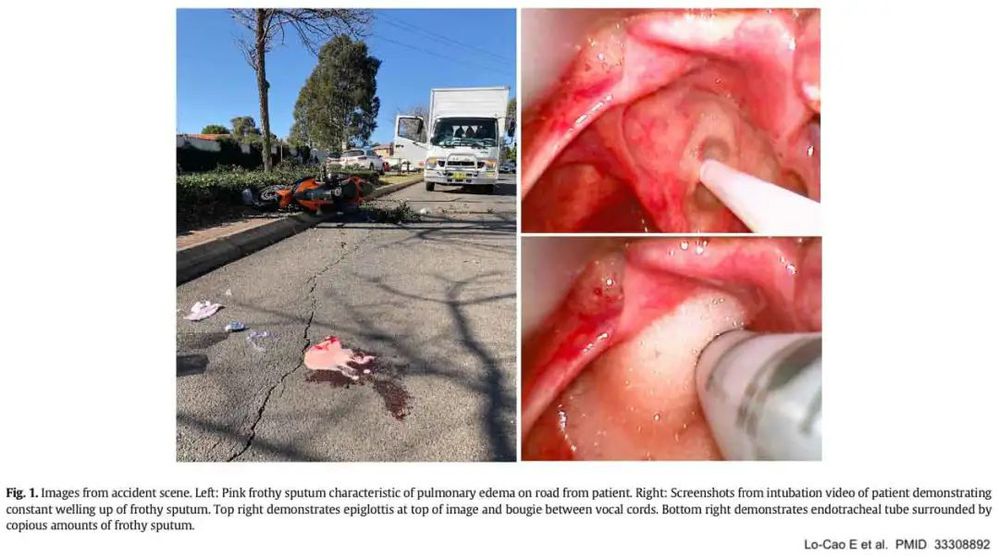
体检
胸部 X 线和/或 CT 扫描显示双侧肺部浸润,类似于心源性肺水肿。
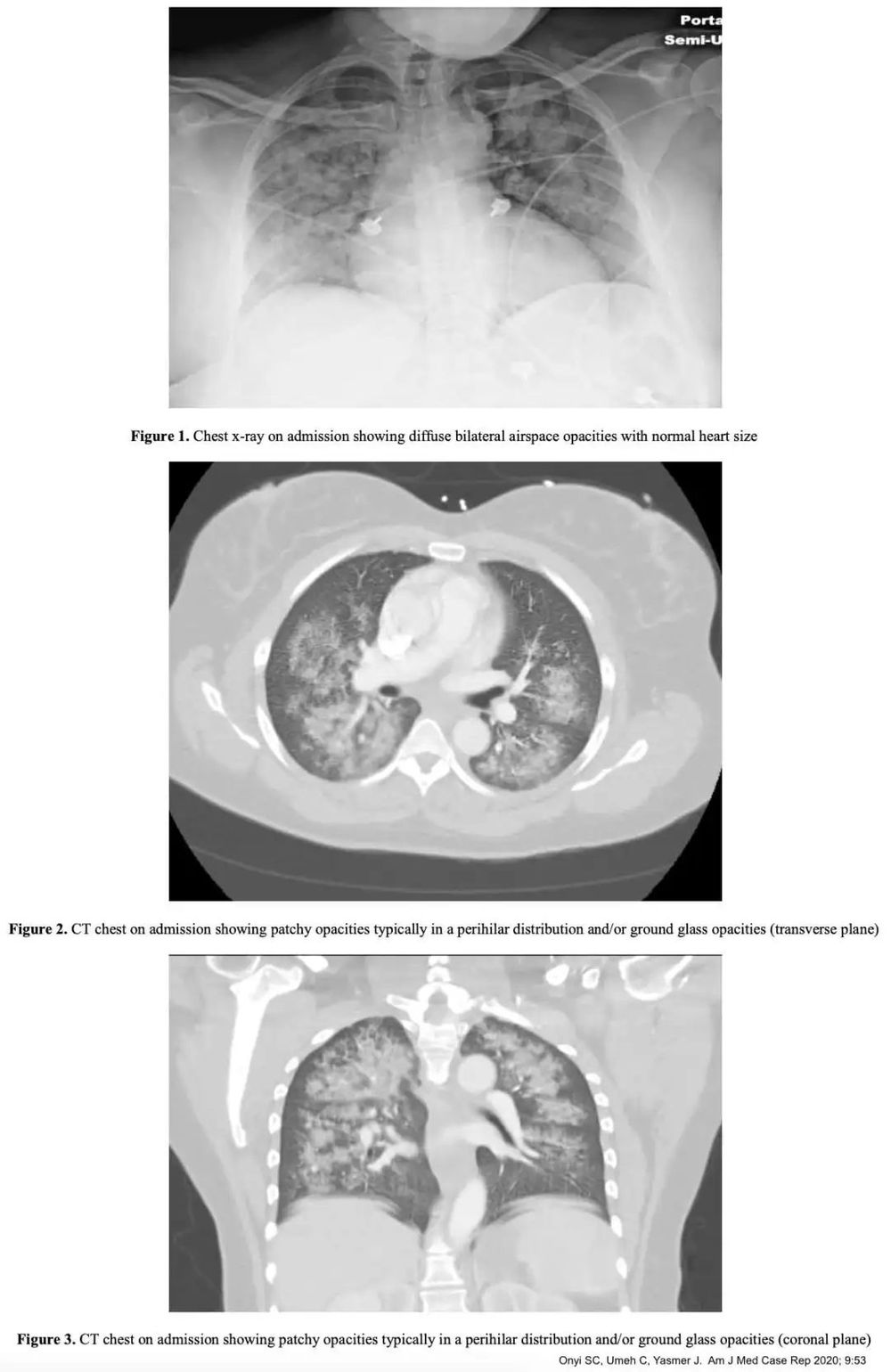
鉴别诊断
心源性肺水肿
Takotsubo 心肌病(尽管这可能经常与神经源性肺水肿并存)。
急性心肌缺血引起心源性肺水肿。
医源性容量超负荷。
交感神经性急性肺水肿(SCAPE)。
SCAPE 通常发生在慢性心力衰竭的情况下,而神经源性肺水肿可能发生在基线心功能正常的患者中。
SCAPE 和神经源性肺水肿不是相互排斥的,而是它们在生理上有许多相似之处。因此,作为SCAPE 和神经源性肺水肿之间的重叠,患者完全有可能同时具有这两种病理的组合。
吸入性肺炎。 肺炎(包括吸入性肺炎)。 脂肪栓塞综合征。 肺挫伤。 输血相关的急性肺损伤(TRALI)。 负压性肺水肿(可能是由于神经/创伤事件导致的气道阻塞)。 非心源性肺水肿的其他病因
考虑的检查
心脏超声检查评估左心室功能、容量状态和瓣膜功能。
肺部超声检查可能会显示双侧 B 线模式。该检查可用于排除其他诊断(如双侧积液或张力性气胸)。
没有关于 POCUS 在神经源性肺水肿中的表现的高质量证据。谨慎和注重临床相关性是必要的。
CT 扫描通常不是必要的,但它是明确的胸部影像学检查。在更复杂的情况下,CT 扫描可能有助于鉴别诊断。
如果患者被运送到 CT 机进行颅部 CT,尤其要考虑进行胸部 CT 扫描。患者可能会在以后恶化,此时可能无法进行 CT 扫描。
治疗
总体意见
没有关于神经源性肺水肿管理的高质量证据。鉴于它的稀有性,它是否会出现是值得怀疑的。
神经源性肺水肿通常是自限性的,几天后会自发消退。观察和支持性治疗通常是主要疗法(尤其是对于较轻的病例)。
以下是一些可能有助于指导管理的一般性意见,但治疗必须针对个体患者量身定制。
1) 潜在神经系统疾病的管理
主要重点通常应放在解决急性神经系统疾病上。潜在的神经系统疾病通常是整体临床结果的主要决定因素。
在许多患者中,颅内压 (ICP) 升高可能是交感神经张力升高的驱动因素,进而导致神经源性肺水肿。 在这种情况下,颅内压升高的管理可能非常重要
对于有潜在癫痫持续状态的患者,彻底控制癫痫发作至关重要。
对于缺血性卒中患者,立即重建灌注至关重要。
2) 呼吸支持
患者通常需要某种形式的氧合支持(例如鼻插管、高流量鼻插管或机械通气插管)。支持模式的选择是临床决定(例如,取决于疾病严重程度和预期的临床过程)。
通常不建议通过全脸面罩进行 BiPAP 或 CPAP,因为患者的精神状态经常发生改变,误吸风险增加。然而,通过鼻接口应用的 BiPAP 或 CPAP 可能是高流量鼻导管的合理替代方案。
建立常氧和正常二氧化碳对减少继发性神经损伤很重要。
3) 血流动力学管理
任何血流动力学策略都必须考虑受伤大脑的需求。例如,急性卒中患者可能需要升高血压来灌注缺血半暗带。然而,在其他情况下,精确的血流动力学目标可能不太重要(例如,癫痫患者的癫痫发作得到缓解)。
在射血分数显著降低的严重肺水肿的情况下可以考虑多巴酚丁胺。然而,多巴酚丁胺可能会降低全身血压,这在某些患者中可能存在问题。
如果患者有明显的高血压并且这种高血压被认为对脑损伤无益,那么谨慎的使用抗高血压药物可能是有用的。全身压力的降低将减少左心室的后负荷,从而可能改善肺水肿。
硝酸甘油通常被用于治疗心源性肺水肿。然而,硝酸甘油可能会增加颅内压,因此对于已知或疑似颅内压升高的患者,这是相对禁忌的。 尼卡地平或氯维地平输液是有效的、可滴定的抗高血压药物,通常是颅内压可能升高的患者的首选。
理论上,α-肾上腺素能抑制剂可能对神经源性肺水肿有益(例如哌唑嗪,甚至可能是氯丙嗪)。然而,这些药剂难以滴定并且对于大多数临床医生来说是不熟悉的。
4) 容量管理
神经源性肺水肿的病理生理学主要涉及液体转移到肺部,而不是总体容量的变化。因此,一般不建议积极利尿。 没有全身容量超负荷的患者应避免利尿,因为这可能对大脑有害(例如,通过减少脑灌注,这可能会增加蛛网膜下腔出血患者血管痉挛的风险)。
如果有全身容量超负荷的临床证据,可以考虑温和利尿。
问题与讨论
积极利尿通常被误导,因为神经源性肺水肿不一定涉及全身容量超负荷。
通常用于治疗交感神经性急性肺水肿 (SCAPE) 的血流动力学策略,例如积极的硝酸甘油输注,可能对某些类型的脑损伤患者有害。一般来说,神经保护应该是神经源性肺水肿患者的首要考虑因素(因为他们的长期结果通常取决于脑损伤的严重程度)。
