在呼吸系统疾病中,过敏性鼻炎和哮喘是两大常见“难兄难弟”。它们看似独立存在,但实际上却有着千丝万缕的联系。研究表明,55%的哮喘患者同时患有过敏性鼻炎,而20%-40%的过敏性鼻炎患者最终可能发展为哮喘。
这种紧密关联的背后隐藏着怎样的秘密?今天,我们就来揭开它们之间的神秘面纱,并告诉你如何通过治疗鼻炎降低哮喘风险。
过敏性鼻炎与哮喘:
共享炎症机制的“统一气道”
科学家提出了“统一气道假说”(Unified Airway Theory),认为鼻腔和支气管气道共享相同的炎症机制。换句话说,过敏性鼻炎和哮喘本质上是同一种疾病在不同部位的表现。如果鼻炎长期得不到控制,炎症可能会向下气道扩展,最终导致哮喘的发生或加重。
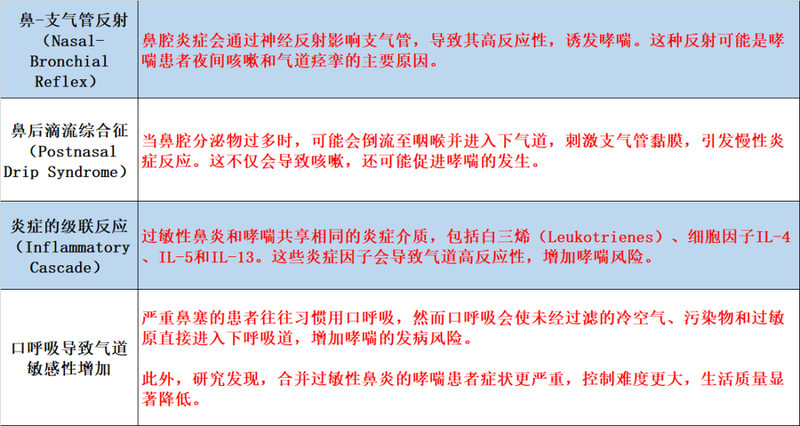
哪些因素会增加过敏性鼻炎
发展为哮喘的风险?
虽然并非所有过敏性鼻炎患者都会发展为哮喘,但以下因素会显著增加风险:
如果鼻炎长期得不到控制,可能会加剧气道炎症,最终发展为哮喘。
研究发现,鼻塞严重的患者更容易出现下气道受累,增加哮喘发生的可能性。
儿童若早期患有过敏性鼻炎,未来发展为哮喘的风险更高。
家族过敏史、长期暴露于空气污染、高湿度环境或二手烟均可能增加哮喘风险。
如何通过治疗过敏性鼻炎预防哮喘?
研究表明,针对过敏性鼻炎的治疗不仅可以改善鼻炎症状,还可能有效减少哮喘的发生和发作频率。以下是几种常见的治疗方法及其效果:
抗组胺药(Antihistamines)
抗组胺药是缓解过敏性鼻炎症状的重要药物。二代抗组胺药(如氯雷他定、依巴斯汀)被认为是控制鼻炎症状的最佳选择,并且在减少哮喘相关症状方面可能优于其他抗过敏药物。
鼻用糖皮质激素(INCS)
鼻喷激素(如布地奈德、氟替卡松)是治疗过敏性鼻炎的金标准。研究发现,接受INCS治疗的患者,其哮喘症状评分显著改善,肺功能(FEV1)提高了12.3%,表明鼻用糖皮质激素可能对哮喘控制也有帮助。
白三烯受体拮抗剂(LRA)
白三烯受体拮抗剂(如孟鲁司特)在降低哮喘发作频率方面具有一定作用,但与鼻喷激素相比,其效果并不显著。
特异性免疫治疗(AIT)
特异性免疫治疗(如舌下含服或皮下注射脱敏治疗)可减少机体对过敏原的过度免疫反应,从而降低过敏性鼻炎和哮喘的风险。
总结
过敏性鼻炎和哮喘本质上是同一种疾病在不同部位的表现。如果过敏性鼻炎得不到有效控制,炎症可能会向下气道扩展,最终导致哮喘的发生。因此,过敏性鼻炎患者应接受规范化治疗,如抗组胺药、鼻喷激素或特异性免疫治疗,以降低哮喘的发生风险。
参考文献;
Tameeris, E., Bohnen, A. M., Bindels, P. J. E., & Elshout, G. (2025). The effect of allergic rhinitis treatment on asthma control: a systematic review. npj Primary Care Respiratory Medicine, 35(4). https://doi.org/10.1038/s41533-024-00408-4.
