对于PD-L1表达阳性的晚期非小细胞肺癌(NSCLC),一线治疗策略是使用免疫检查点抑制剂,但无论PD-L1表达情况如何,单用免疫检查点抑制剂给患者带来的生存益处仍有提升的空间。如何进一步增强免疫治疗的疗效,是临床持续探索的方向。
理论上,抗血管生成药物能够“改造”肿瘤异常的血管系统,进而改善肿瘤微环境,从而达到提升免疫治疗的效果。贝莫苏拜单抗(benmelstobart)是一款抗PD-L1人源化单克隆抗体,安罗替尼是一款新型小分子多靶点酪氨酸激酶抑制剂。既往研究发现,贝莫苏拜单抗与安罗替尼联用可产生有益的抗肿瘤活性作用。
近期,CAMPASS研究结果发表于《柳叶刀-肿瘤学》(The Lancet Oncology),表明在驱动基因阴性、PD-LD TPS≥1%的晚期NSCLC患者中,相较于标准免疫检查点抑制剂治疗,贝莫苏拜单抗联合安罗替尼可显著延长无进展生存期(PFS)近4个月,有望成为这类NSCLC患者的治疗新选择。该研究通讯作者为上海市胸科医院韩宝惠教授、天津医科大学肿瘤医院李凯教授。

截图来源:The Lancet Oncology
CAMPASS是一项随机、对照、双盲的3期临床试验,在中国79家医学中心开展。研究纳入既往未接受过系统治疗的、驱动基因阴性、PD-L1阳性(TPS ≥1%)的IIIB至IV期鳞状或非鳞状、晚期复发或转移性NSCLC患者531例。研究人员以2:1的比例将NSCLC患者随机分配至联合治疗组(354例)或标准治疗组(177例),分别接受贝莫苏拜单抗联合安罗替尼治疗,或帕博利珠单抗联合安慰剂治疗。
截至2023年5月20日,联合治疗组和标准治疗组的中位随访时间分别为11.4个月和10.6个月。经独立评审委员会评估,联合治疗组中位PFS为11.0个月,显著长于标准治疗组的7.1个月,相较于标准治疗组,联合治疗组疾病进展或死亡风险降低了30%(HR=0.70,95%CI:0.54~0.90,P=0.0057)。两组预估6个月PFS率分别为75%和57%;12个月PFS率分别为46%和36%。
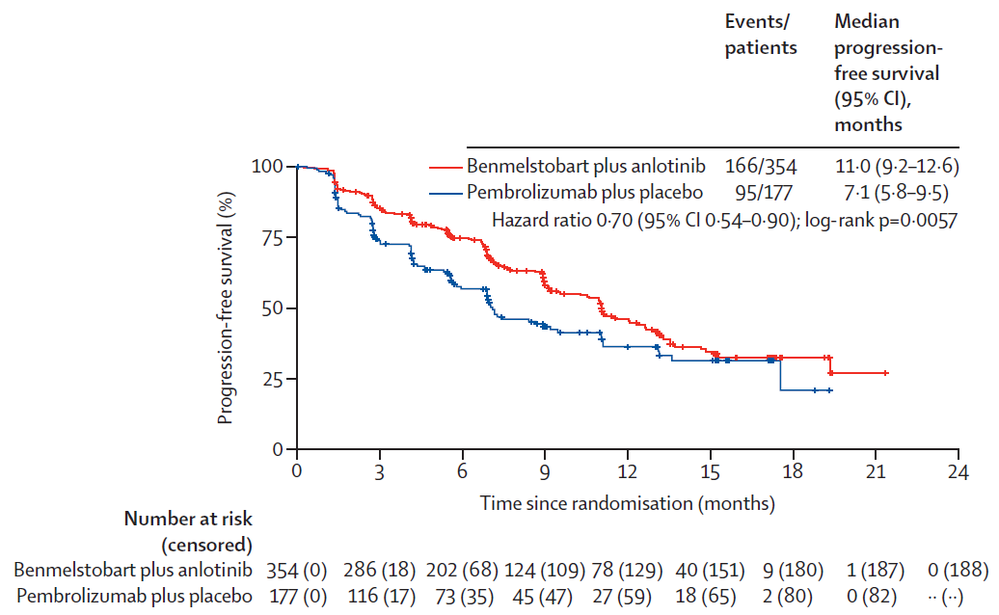
▲联合治疗组(红色)和标准治疗组(蓝色)的PFS对比(图片来源:参考资料[1])
此外,在客观缓解率(ORR)、疾病控制率(DCR)等指标上,联合治疗组也显示出更好的趋势,具体而言:
ORR:联合治疗组为57%,高于标准治疗组的40%(P=0.0001);
DCR:联合治疗组也更高(86% vs. 79%,P=0.047);
中位总生存期(OS):数据尚未成熟。预估12个月OS率联合治疗组和标准治疗组分别为74%和71%。
预设的亚组分析也显示,在PD-L1高表达(TPS ≥50%)、鳞状细胞癌等关键亚组中,联合治疗组均表现出一致的PFS获益趋势。
在安全性方面,联合治疗组常见的≥3级治疗相关不良事件是高血压、手足皮肤反应。两组严重治疗相关不良事件发生率(25% vs. 21%)和免疫相关不良反应发生率(43% vs. 40%)均相似,其中免疫相关不良反应多为1~2级。未发现新的安全性信号。
文章指出,本次研究结果支持将贝莫苏拜单抗联合安罗替尼作为既往未经治疗的驱动基因阴性、PD-L1阳性晚期NSCLC患者,尤其是PD-L1 TPS≥50%患者的潜在一线治疗方案。
参考资料
[1] Hua Zhong, Jing Wang, Runxiang Yang, et al. Benmelstobart plus anlotinib versus pembrolizumab as firstline treatment for PD-L1-positive, advanced non-small-cell lung cancer (CAMPASS): a blinded, randomised, controlled, phase 3 trial. The Lancet Oncology. Published March 10, 2026. DOI: 10.1016/S1470-2045(26)00049-5
