66 岁男性因慢性咳嗽就诊,激素治疗有效但减量就复发,CT 显示右肺实变,支气管镜发现气道结节。这种病症状隐蔽,易被误诊,却对激素反应惊人。它究竟是什么病?又有何特点?本文摘自《CHEST》2015年的一篇病例报道《A 66-Year-Old Man With a Past History of Relapsing Polychondritis Presented With Right Upper Lobe Consolidation, Nodular Airway Lesions, and a Corticosteroid-Responsive Chronic Cough》,在此基础上进行改编。
一、病例回顾:一场 “激素依赖” 的慢性咳嗽
1. 病史与症状:从 “多软骨炎” 到 “顽固咳嗽”
66岁男性,定居在美国的亚利桑那州,非吸烟者,因 “慢性咳嗽” 转诊至咳嗽中心。9 个月前,他被确诊为 “复发性多软骨炎”(经活检证实),表现为右耳廓和鼻部疼痛肿胀。几乎同时,咳嗽开始出现,医生给予泼尼松 90mg/日治疗,风湿症状和咳嗽迅速缓解。
初始治疗前的胸片正常;但每当泼尼松减量至30mg/日以下时,咳嗽就会复发,而耳廓和鼻部症状未再出现。6个月前(泼尼松20mg/日时)复查胸片仍正常。为配合本次评估,患者停用所有激素7天。患者无其他用药史,无特应性体质(过敏体质)。
就诊时,患者表现为 “剧烈干咳”(严重程度 10/10),伴轻度活动后呼吸困难。无发热、寒战、流涕、鼻窦压痛、耳鼻胸痛、咯血、体重下降、关节痛或肌痛。患者在儿童期有 “难以控制的哮喘” 史,但近 9 个月前无呼吸道症状。
2. 检查结果:多项异常指向 “嗜酸细胞异常”
- 体格检查
:双肺听诊可闻及弥漫性湿啰音,呼吸频率正常,脉氧饱和度 91%(未吸氧);其余检查无异常。 - 实验室检查
:血常规显示白细胞计数 15.8×10⁹/L(白细胞增多),中性粒细胞占 81.3%,淋巴细胞 10%,单核细胞 7.1%,嗜酸细胞仅 1.4%(正常范围0~5%),嗜碱细胞 0.2%。 - 肺功能
:FEV₁ 1.94L(预计值 66%),FVC 2.66L(预计值 68%),提示轻度限制性通气功能障碍;乙酰甲胆碱激发试验阴性(排除哮喘急性发作)。 - 影像学
:胸片显示右肺上叶(RUL)致密实变,伴空气支气管征(图 1A);胸部 CT 证实右肺上叶实变,左肺上叶有少量局灶性病变,同时存在纵隔和肺门淋巴结肿大(图 1B-D)。
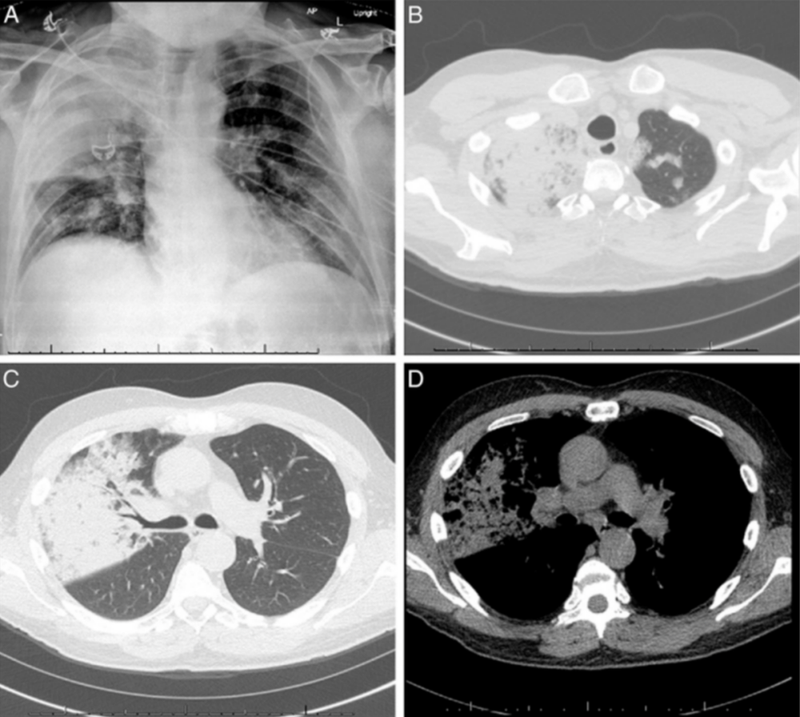
图1 - 胸部影像学表现。A,胸部X光片显示右上肺叶实变。B-D,胸部CT扫描显示右上肺叶实变、左上肺叶局灶性病变范围较小,以及纵隔淋巴结病在肺窗(B、C)和软组织窗(D)中的表现。
3. 支气管镜与病理:气道里的 “嗜酸脓肿”
为明确诊断,医生进行了支气管镜检查,发现气管支气管树弥漫分布着结节状和融合的斑块状黏膜病变(图 2A-B),部分结节位于软骨上方,但多数与软骨无关。
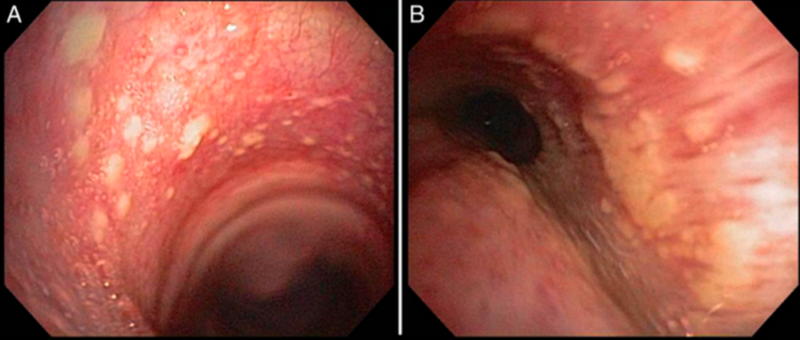
图2 – 支气管镜图像显示气道黏膜内结节状及斑块状融合病灶。A,气管。B,左主支气管。
进一步检查包括:
- 支气管肺泡灌洗(BAL)
:白细胞计数 4.1×10⁹/L,其中嗜酸细胞占 87%(显著升高),中性粒细胞 2%,淋巴细胞 6%,单核细胞 3%,嗜碱细胞 2%;真菌、抗酸杆菌、病毒(流感、水痘 - 带状疱疹、巨细胞病毒)及肺孢子菌检测均阴性,B 族链球菌培养被判定为污染。 - 肺活检
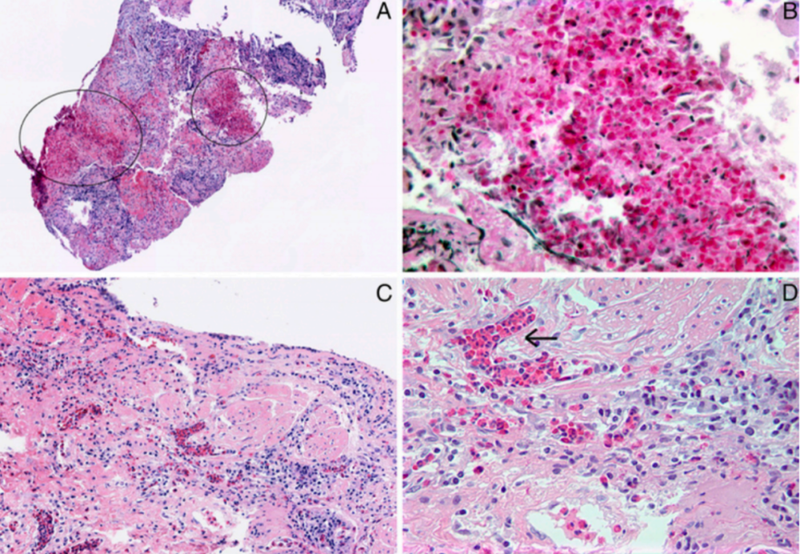
:经支气管肺活检(右肺上叶后段)显示肺实质受压,可见多个嗜酸细胞微脓肿(图 3A-B),高倍镜下可见嗜酸细胞聚集(含鲜红色颗粒),周围有少量纤维蛋白(图 3B)。 - 气道结节活检
:支气管壁可见弥漫性混合炎症浸润(图 3C),高倍镜下可见血管内嗜酸细胞聚集及散在嗜酸细胞、浆细胞(图 3D)。 ![图片]()
图3 - 经支气管活检的组织病理学表现(苏木精和伊红染色)。
A:受压肺实质伴多发嗜酸性微脓肿(黑色圆圈标注)(原始放大倍数×4)。
B:图A中标记区域的高倍放大图像,显示聚集的嗜酸性粒细胞(内含鲜红色颗粒)及周围少量纤维蛋白(粉色无定形物质)(原始放大倍数×40)。
C:支气管壁(支气管内病变)可见弥漫性混合炎症浸润(原始放大倍数×10)。
D:图C的高倍放大图像,显示血管内嗜酸性粒细胞团块(黑色箭头)与散在的嗜酸性粒细胞及浆细胞(原始放大倍数×40)。
其他检查(抗核抗体、抗中性粒细胞胞浆抗体、球孢子菌血清学、粪虫卵和寄生虫、军团菌尿抗原等)均为阴性,排除了其他嗜酸细胞增多相关疾病。
4. 诊断与治疗:激素 “立竿见影” 的效果
结合临床表现、BAL嗜酸细胞显著升高(87%)、肺及气道活检见嗜酸细胞脓肿,最终诊断为累及气道的慢性嗜酸性肺炎(CEP)。
患者接受泼尼松60mg/日治疗后,咳嗽在数小时内显著改善,1周内完全消失;3周后复查胸片,右肺上叶实变明显吸收。目前患者维持泼尼松 30mg/日,计划逐渐减量并密切监测复发。
二、疾病解析:什么是慢性嗜酸性肺炎(CEP)?
1. 定义与流行病学:一种 “嗜酸细胞浸润” 的罕见肺病
慢性嗜酸性肺炎是一种原因不明的罕见间质性肺病,以肺实质和气道中嗜酸细胞异常聚集为特征。多见于非吸烟者,发病年龄1-80岁,中位年龄 40-50岁,女性多于男性(比例2:1)。
约63%-75% 的患者有特应性体质(如过敏性鼻炎、湿疹),36%-64% 合并哮喘,部分患者在CEP确诊后10个月内新发哮喘(13%)。本例患者儿童期有哮喘史,符合这一特点。
2. 病因与诱因:嗜酸细胞 “失控” 的免疫紊乱
CEP 的病因尚未明确,目前认为与免疫失衡导致嗜酸细胞过度活化和聚集有关。诱因可能包括:
过敏反应(如花粉、霉菌); 药物或感染触发的免疫反应; 合并自身免疫性疾病(如本例患者的复发性多软骨炎,虽未直接关联,但可能存在免疫紊乱基础)。
值得注意的是,CEP 与复发性多软骨炎的共存极为罕见,本例中两者虽同时出现,但病理和治疗反应均支持 CEP 为独立诊断。
3. 临床表现:从 “非典型” 到 “典型” 的多样面孔
典型 CEP 表现为慢性进行性症状:咳嗽、发热、乏力、体重下降、呼吸困难,症状持续数月。但本例患者以孤立性咳嗽为唯一表现,属于非典型情况,此前病例系列中尚未报道。
其他非典型表现包括:
- 气道受累
:如本例的气管支气管结节,文献中仅 6 例英文报道,多来自日本,发生率约 6.8%(29 例 CEP 中 2 例),表现为气道黏膜嗜酸细胞浸润和脓肿; - 无外周血嗜酸细胞升高
:约 14%-22% 的 CEP 患者外周血嗜酸细胞 < 6%,本例仅 1.4%,可能与停药时间短(7 天)、激素诱导的嗜酸细胞减少有关(激素通常 2-4 天可降低嗜酸细胞)。
4. 诊断:需排除 “模仿者” 的排他性诊断
CEP 的诊断无统一标准,需结合以下要点并排除其他疾病:
- 临床特征
:慢性症状(数周至数月),对激素治疗反应显著; - 影像学
:外周浸润影(“肺水肿反转征”)最典型,但也可表现为肺叶实变(如本例)、结节、弥漫间质改变,甚至正常; - 实验室
:BAL 或肺活检中嗜酸细胞升高(BAL 嗜酸细胞常 > 40%),外周血嗜酸细胞可正常; - 排除其他
:需与变应性肉芽肿性血管炎(CSS)、高嗜酸综合征、急性嗜酸性肺炎、寄生虫感染、过敏性支气管肺曲霉病(ABPA)等鉴别。
本例中,BAL 嗜酸细胞 87%、病理见嗜酸脓肿、激素反应迅猛,且排除了其他疾病,符合 CEP 诊断。
5. 治疗与预后:激素是 “主角”,复发是 “常态”
- 一线治疗
:全身性糖皮质激素(如泼尼松),症状通常 12-48 小时缓解,影像学异常 7 天内改善,本例数小时见效即印证了这一点; - 减量与维持
:初始剂量通常 40-60mg / 日,症状控制后逐渐减量(如本例从 60mg 降至 30mg),但需警惕减量或停药后复发(复发率 44%-58%),部分患者需长期低剂量维持; - 辅助治疗
:吸入激素可能降低合并哮喘患者的复发率;奥马珠单抗(抗 IgE 单抗)可作为激素减量的辅助用药(个案报道有效); - 预后
:多数良好,但少数可进展为呼吸衰竭甚至死亡,无明确标志物预测结局。
三、焦点解析:本例的 “特殊之处”
1. 孤立性咳嗽作为唯一症状
传统 CEP 多表现为咳嗽伴发热、乏力等全身症状,而本例以剧烈干咳为唯一表现,且与激素减量高度相关(<30mg/日即复发),提示气道嗜酸细胞浸润可能是咳嗽的主要原因 —— 嗜酸细胞释放的颗粒蛋白(如主要碱性蛋白)可刺激气道神经,引发咳嗽。
2. 气道结节:CEP 的 “隐藏特征”
本例支气管镜发现的结节状病变是罕见表现,文献中仅6例报道,病理为嗜酸细胞浸润和脓肿。这类病变可能导致气道狭窄、呼吸困难,且易被误诊为肿瘤或感染,但激素治疗后可完全消退(本例因症状缓解未复查支气管镜,但推测已消失)。
3. 与复发性多软骨炎的 “巧合”
复发性多软骨炎是一种累及软骨的自身免疫病,而CEP是嗜酸细胞性肺病,两者共存极罕见。本例中,多软骨炎的治疗(激素)恰好掩盖了CEP 的症状,直到激素减量才暴露 ——提示对于自身免疫病患者,激素减量后出现的呼吸道症状需警惕合并CEP。
四、临床启示:这些 “信号” 提示 CEP 可能
- 激素依赖的慢性咳嗽
:尤其是减量后复发,且无感染证据时; - BAL 嗜酸细胞显著升高
:即使外周血正常,BAL 嗜酸细胞 > 40% 需高度怀疑; - 不典型影像学
:肺叶实变、结节等非典型表现不能排除 CEP,需结合病理; - 气道病变
:支气管镜发现结节或斑块时,需活检明确是否为嗜酸细胞浸润; - 排他性思维
:诊断前必须排除寄生虫、真菌等可治疗的嗜酸细胞增多原因。
结语
本例 66 岁患者的病程揭示了慢性嗜酸性肺炎的 “多样面孔”——它可以不发热、不伴外周血嗜酸细胞升高,甚至以气道结节为主要表现,但对激素的 “戏剧性反应” 是其鲜明特征。认识这些非典型表现,有助于更早识别并干预,避免误诊和延误治疗。