近日,美国最大医疗保险与健康服务企业联合健康集团(UNH)旗下保险业务部门UnitedHealthcare宣布推出生成式AI助手Avery。
该工具允许用户查询有关保险覆盖、个人福利、预约安排、理赔批准状态、福利说明等信息,旨在提供更简单、更协调的医疗体验。
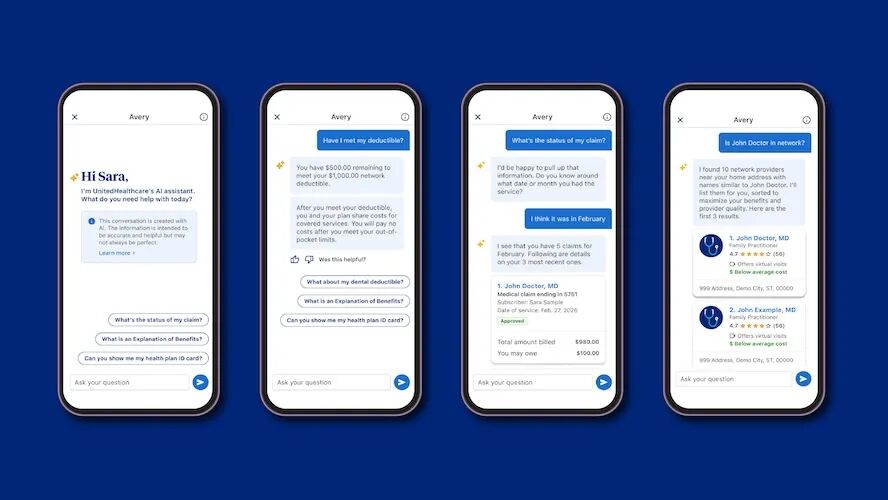
目前,该功能已面向约650万名雇主赞助健康计划会员及16万名医疗保险优势会员开放,预计到年底将扩展至2050万商业、医疗保险和医疗补助会员。
值得注意的是,公告写到Avery平台是联合健康在AI医疗领域的1000多笔持续投入的一部分,该集团计划在今年为人工智能领域投入16亿美元(约合人民币110亿元)。
股价腰斩后 医疗龙头靠AI自救
在过去的2025年,这家市值巅峰破4万亿的医疗龙头遭遇了滑铁卢。
在医疗成本失控
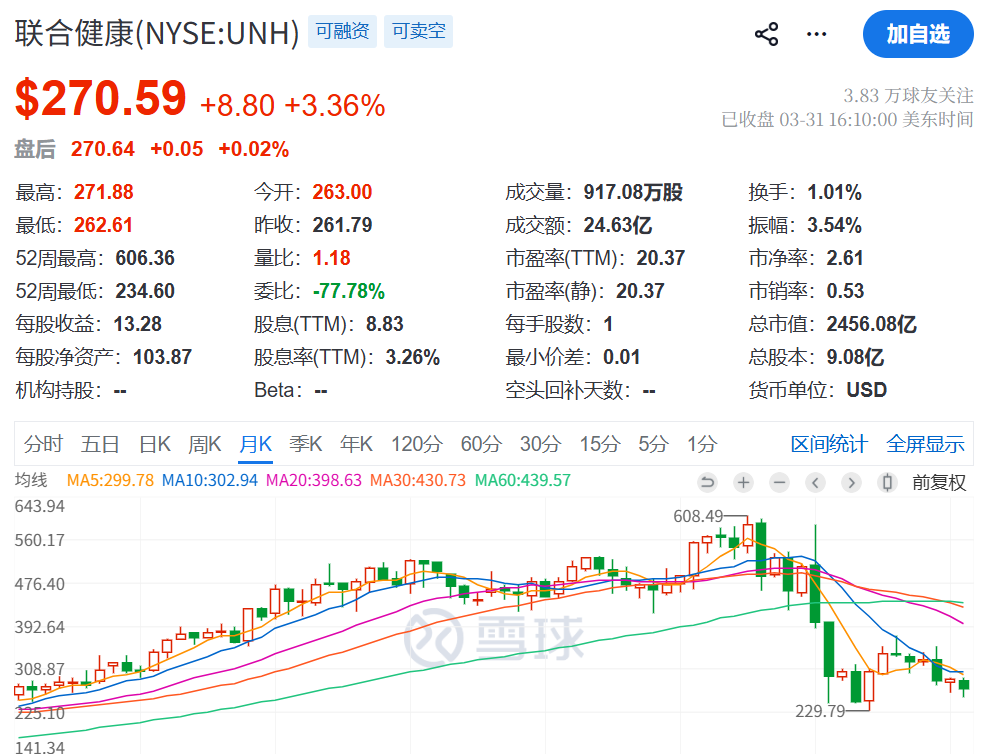
在这一环境背景下,联合健康正努力将自己定位为医疗行业技术转型的先驱,其中AI是其创新、提升运营效率和提升客户体验战略的核心。
新上任的首席执行官Stephen Hemsley多次强调端到端技术与人工智能创新的重要性,该公司高管还曾在媒体采访中表示“我们的核心是一家数据公司”。
据悉,联合健康已在其业务中整合了超过1000个人工智能应用场景。
最早在2024年,该公司启动的AI聊天机器人已处理超过6500万个客户电话;2025年第一季度,会员中有1800万次通过AI搜索寻找医生。
从组织架构来看,这家巨头公司已经雇佣了2000多名人工智能工程师,组建了一个强大的AI医疗军团。
从支付到临床 超1000个应用场景
根据智药局不完全统计,联合健康已经推出了多款基于AI的辅助工具。
其中,侧重保险业务的UnitedHealthcare在手机应用中推出Smart Choice、Members Like You和Claims Assistant三款AI工具。
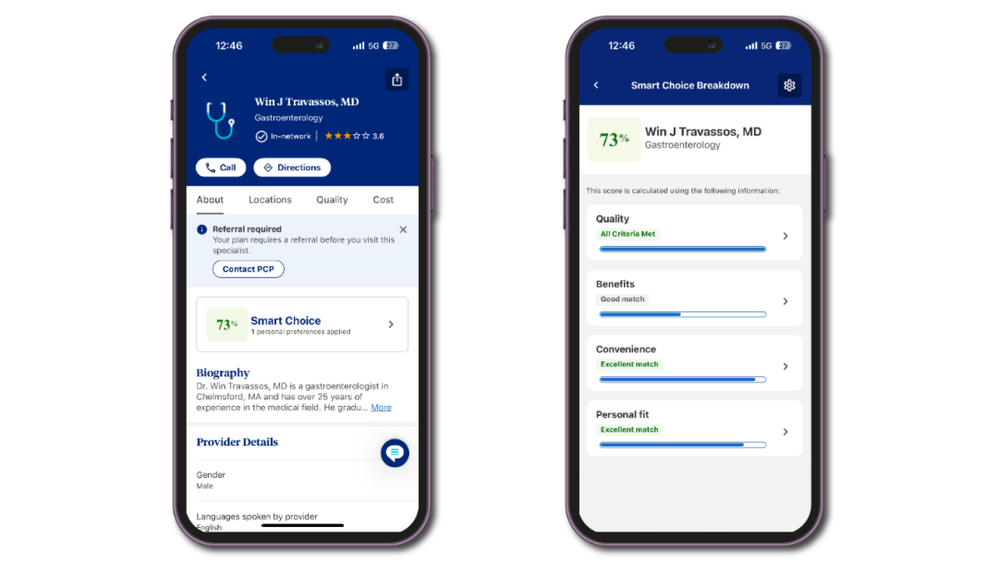
Smart Choice是一款AI搜索工具,能帮助会员根据费用、性别和距离等个人偏好,找到合适的医生或医疗服务提供者,据统计该工具平均能节省120美元/次服务。
Members Like You是费用估算工具,可以根据类似患者的数据,帮助会员估算后续的医疗路径及相关费用,该工具迄今已完成约4万次互动。
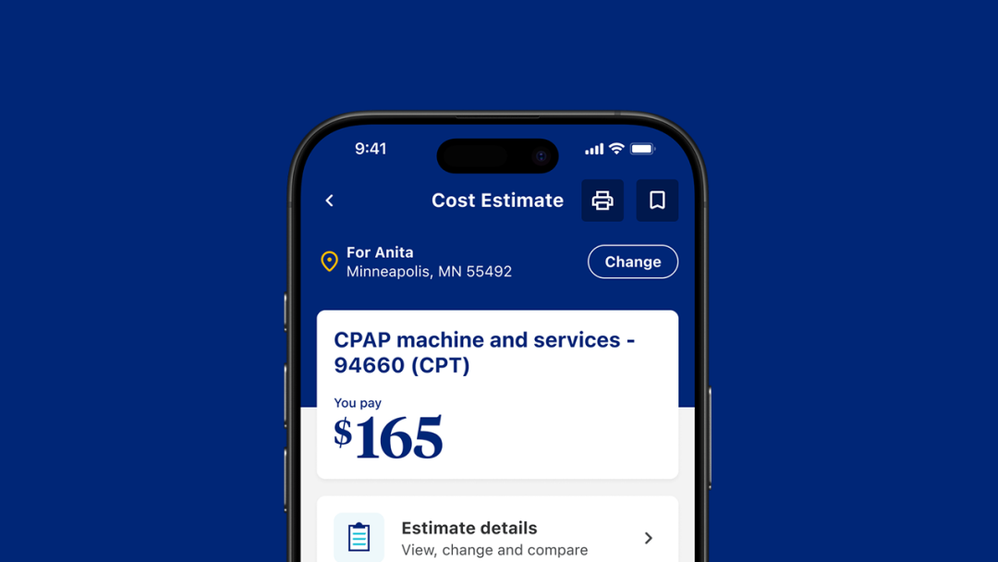
此外还有AI Claims Assistant帮忙简化理赔流程,减少错误代码或拼写错误等行政错误,预计将处理时间从约15分钟缩短至3分钟,从而提高理赔完成率。
侧重于医疗服务的子公司Optum更是值得关注的样本,该公司旗下有Optum Real这样的旗舰AI医疗产品,在理赔和报销流程的每个环节都依赖Al提供临床和财务支持。

针对院端,该公司推出了能进行预测分析解决Crimson AI平台,旨在改善医院的手术室排班和绩效,在案例中该工具为医疗机构减少了16%的手术供应支出。
在药房领域,旗下Optum Rx已经全面利用人工智能提升运营效率,同比减少缺货事件85%。
在幕后,联合健康还部署了多个内部人工智能工具,其中生成式AI解决方案Alfred已推广至30万名员工,旨在减少在行政事务上(如目标设定和反馈)所花费的时间。
公司表示,该工具迄今已节省约86,400小时的工作时间,预计这一数字将增长至每年近30万小时。