病史信息:
主诉:
肺结节6年。
现病史:
患者2019年10月初次发现肺结节6MM,期间多次进行CT检查,2020年7月结节直径6mm,2021年3月10mm×7mm,2022年5月10mm×7mm,2023年5月10mm×7mm,2024年4月1日11mm×9mm,2025年2月16日情况未提及,2025年6月15日左肺下叶外基底段见部分实性结节,大小约为11mm×9mm,边缘毛糙,较2025.2.16CT相仿,双肺微小结节影,直径约2 - 3mm,气管、中心支气管未见狭窄、阻塞,心影大小形态尚可,纵隔内淋巴结大小在正常范围内,双侧部分肋骨欠规整。
回复时的截图影像展示与分析:
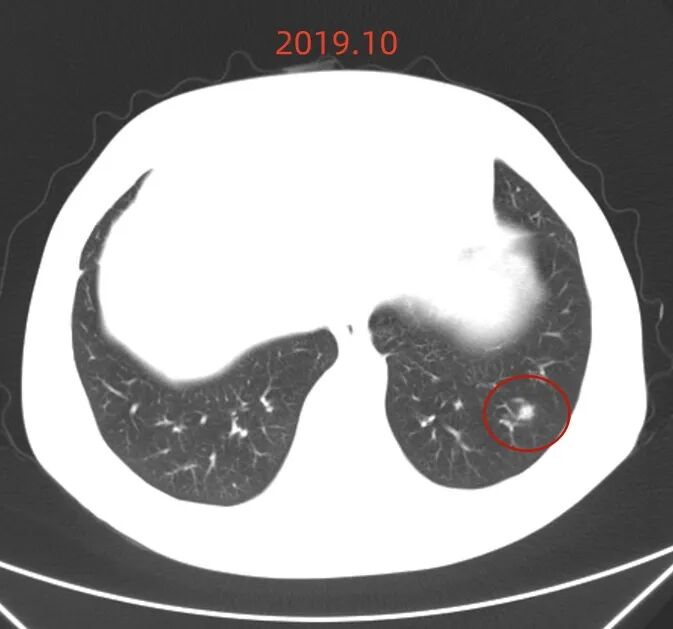
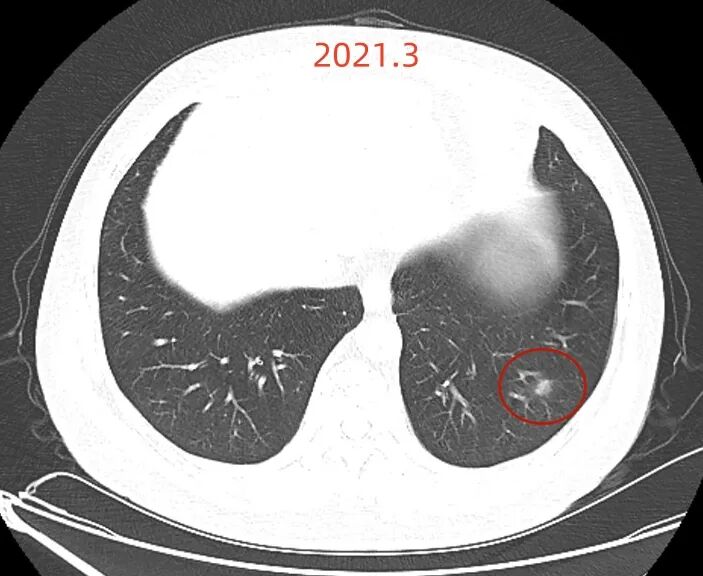
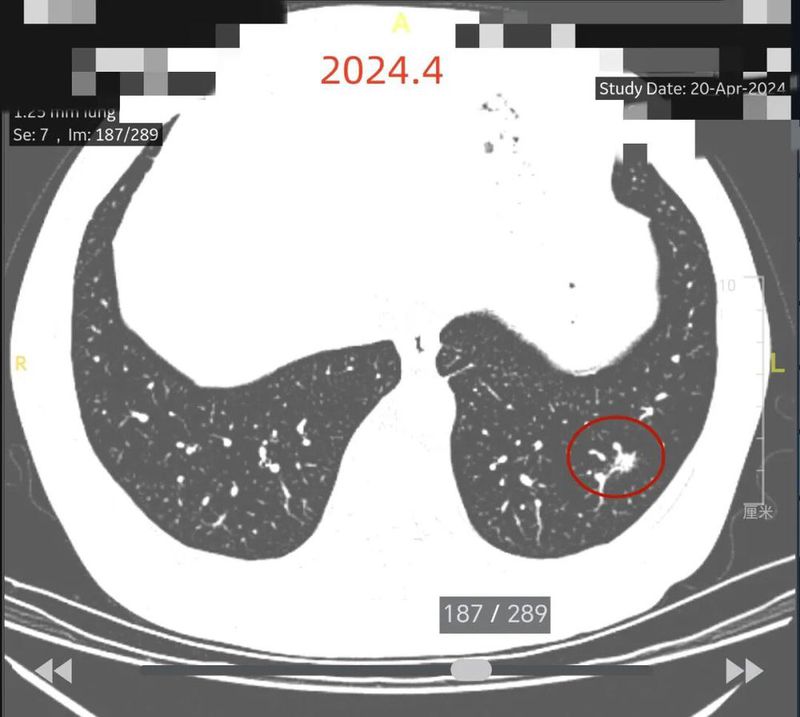
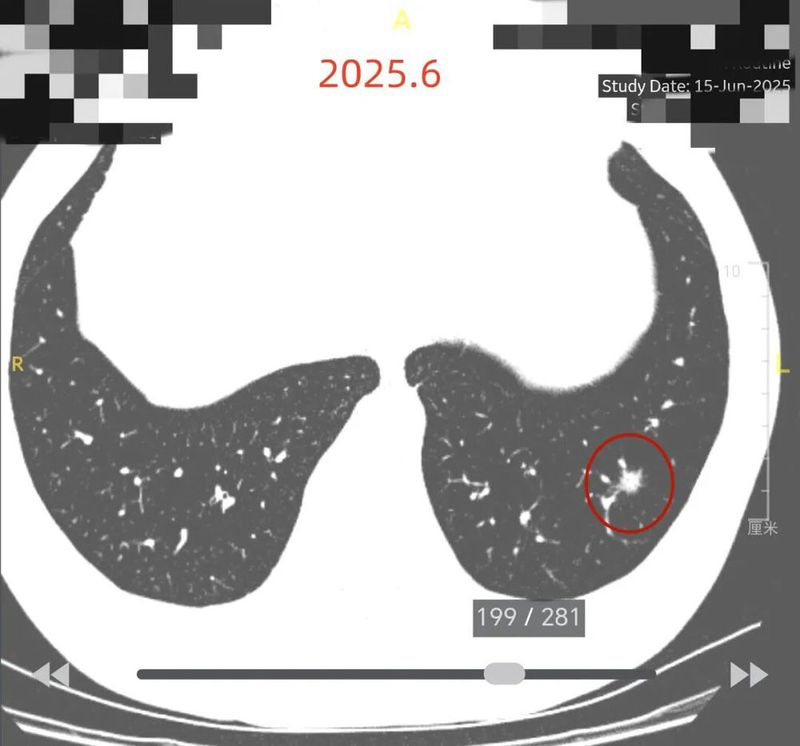
2025年6月时毛刺与小棘突更明显,整体轮廓较清楚。
我的意见:
左肺下叶病灶影像上符合恶性的特征,比2019年病灶有明显增大进展,只是后续的长大并不快。从风险高低,随访存在的风险以及手术导致的机体创伤两则权衡来讲,我认为恶性的可能性大于良性,建议定位后单孔胸腔镜下局部微创切除比较稳妥。如果到杭州手术,一般1到2天内可以办理住院,术前检查1到2天,术后住院2到3天。用大概2到3万左右。意见供参考!
(二)从青岛到杭州求诊手术
结友考虑后决定从青岛来杭州手术。
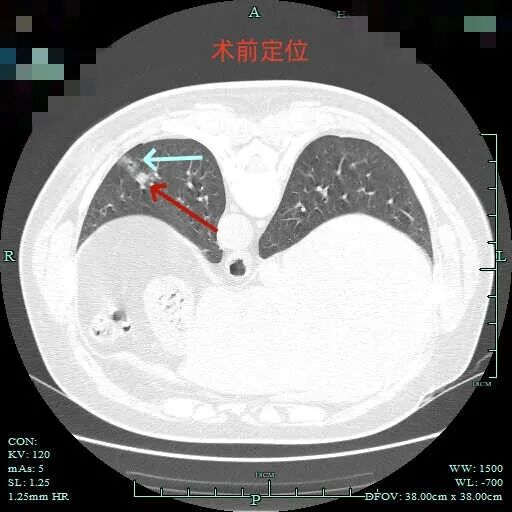
下面是术前检查时连续层面的相关影像情况:
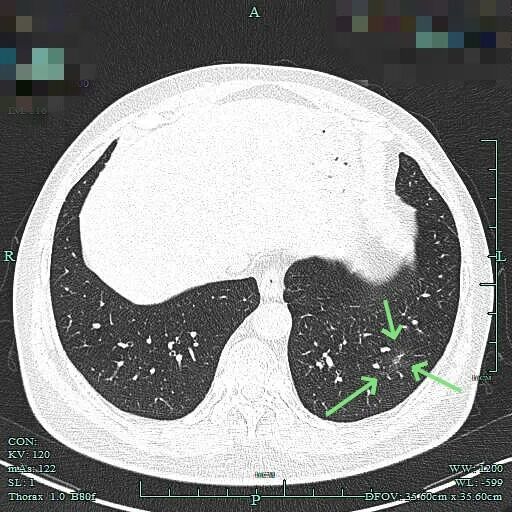
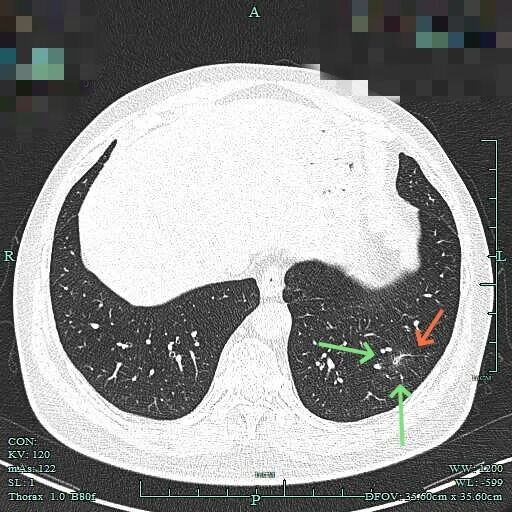
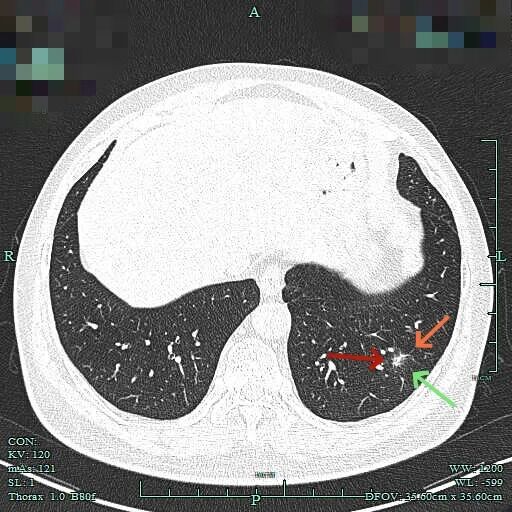
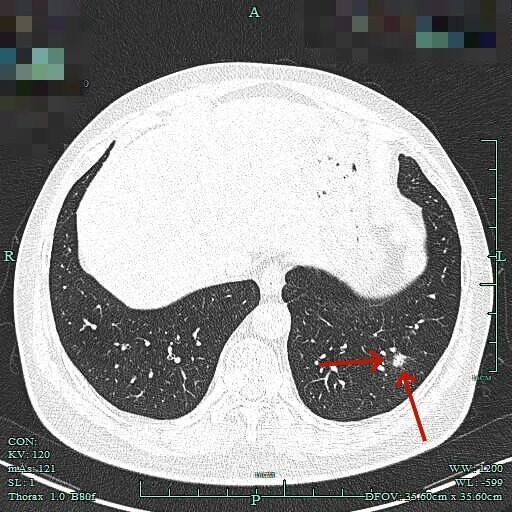
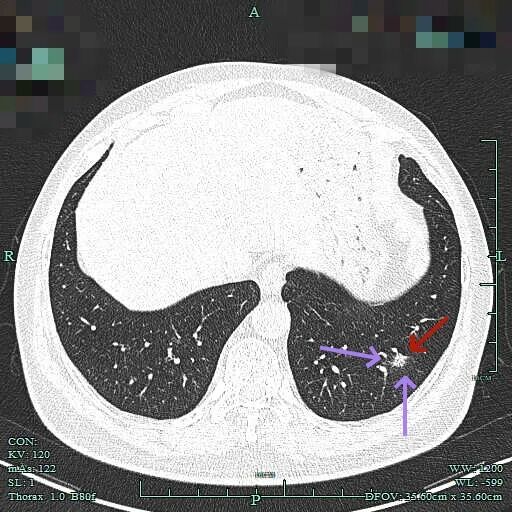
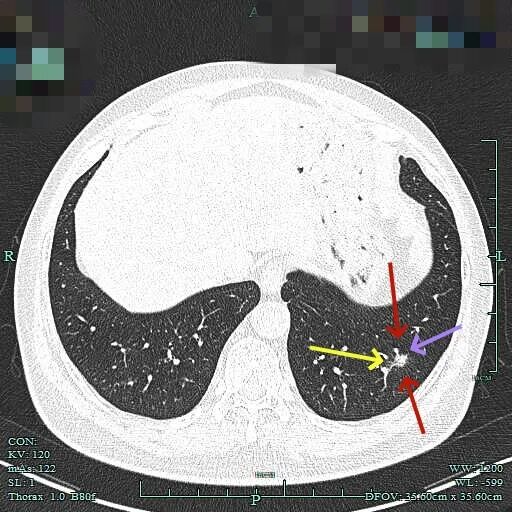
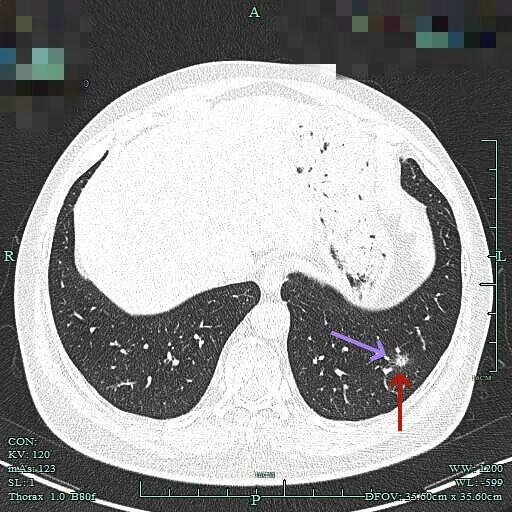
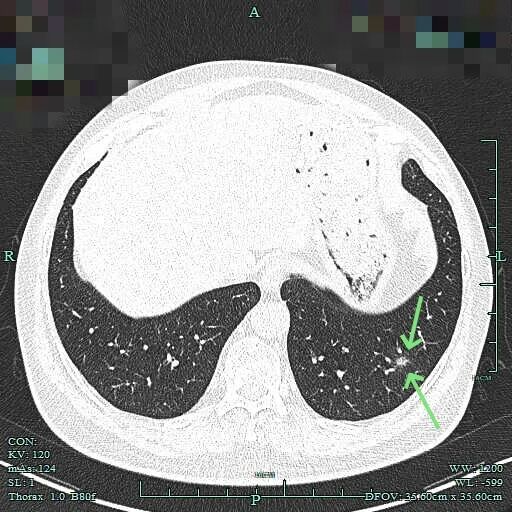
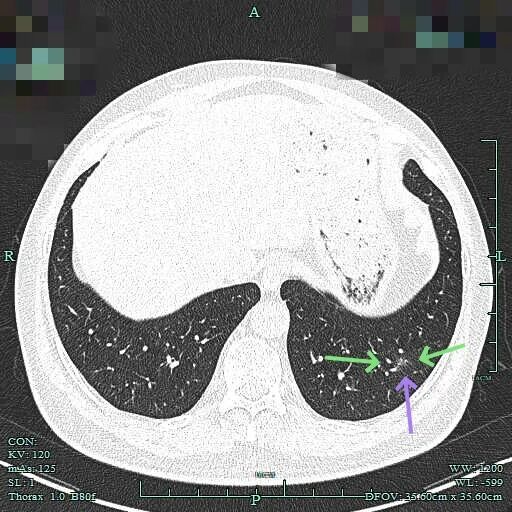
边缘区磨玻璃为主,仍有细毛刺征。
临床考虑:
这个病灶不是特别典型的恶性表现,但基于以下几点仍高度怀疑恶性些:1、随访持续存在且缓慢略有进展;2、灶内密度虽不致密但实性成分明显,且有些显得紊乱;3、边缘毛刺或小棘突征明显;4、细支气管扩张征可见;5、小血管进入;6、整体轮廓还是算较为清楚,磨玻璃成分过淡。主要不太符合的也是磨玻璃成分与周围的边界感觉不太清楚。我们认为大概率仍是肺癌,但不能除外细支气管腺瘤,基于位置与密度和整体影像表现,放着再随访不安全,单孔胸腔镜下切了比较稳妥。但由于长达6年进展也说不上多明显,还曾一度密度有低了点(或许是扫描条件有差别),恶性程度总归不能算高,如果患方充分了解病情并知情同意,也可考虑楔形切除明确后不管是否为浸润性腺癌都不再进一步切肺叶。
最后结果:
结友决定接受手术并选择不进一步切肺叶(若恶性)。杭州市第一人民医院胸外科叶建明团队为其进行了微创手术:
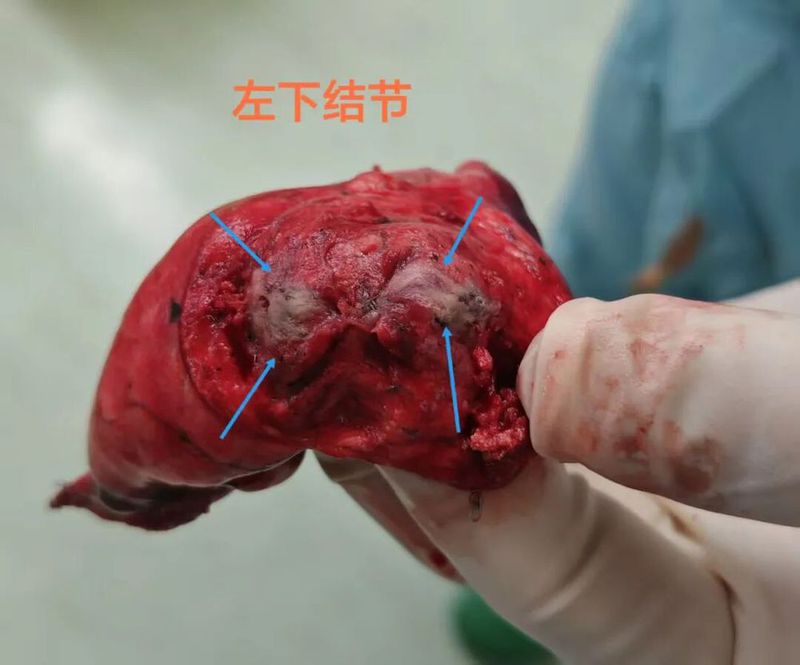

病理结果:浸润性腺癌,腺泡为主型,最大径1厘米,淋巴结采样阴性。
感悟:
随着检查发现肺结节的增多,会碰到越来越多有别于传统观念认知的病例。十几年前觉得只要是肺癌都得切肺叶,只要考虑是肺癌就得越早切除越好,所以早年大家都切了许多原位癌或不典型增生的,甚至其中的一些当时也是做肺叶切除的;原以为混合密度的风险就大,只纯磨的才可亚肺叶切除;后来发现许多纯磨玻璃结节进展十分缓慢,所以有了日本JCOG系列的研究,并显著影响了临床的决策,现在含磨玻璃成分的2厘米以下的指南已经将亚肺叶切除提高到与肺叶切除同样的推荐证据级别;现在发现有一些混合密度的,随访持续存在不吸收考虑浸润性腺癌的其实也不定会进展,或进展得很慢,那么它们显然也不是恶性程度会高的类型,像此例即使中分化又如何?6年长那么一丁点,风险总归相对小些,位置在能楔形切除的地方,总感觉切肺叶或较大的肺段不划算。此例建议并最终手术,最主要仍是随访有所进展,且密度基本实性,怕随访耽误病情,而手术却能楔形切除,创伤并不大。
