推荐意见
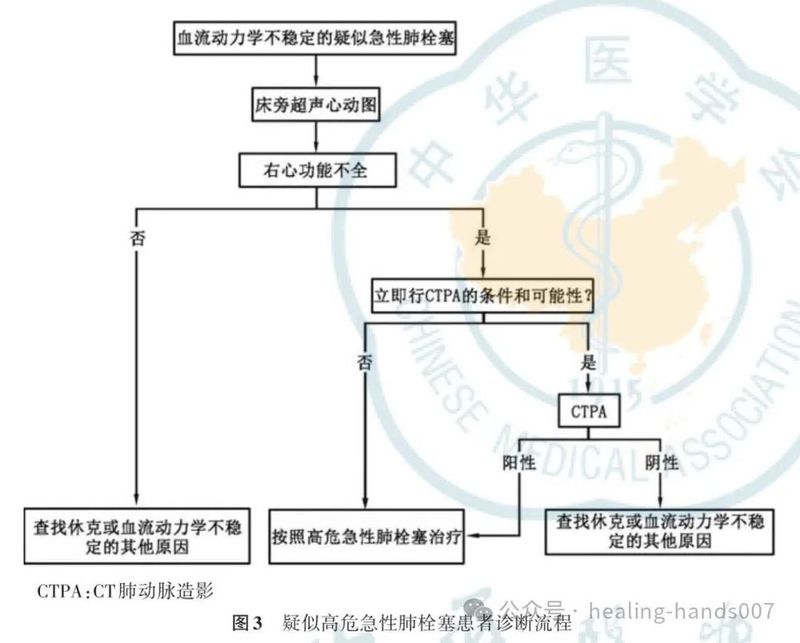
1.推荐对疑似高危急性肺栓塞患者进行床旁超声心动图或紧急CTPA检查以协助诊断(Ⅰ,C)。
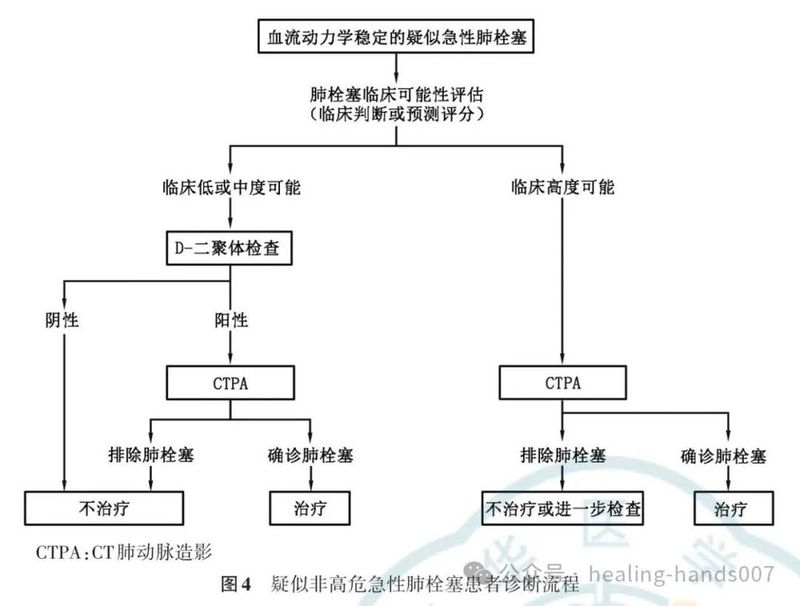
2.推荐血流动力学稳定的疑似急性肺栓塞患者遵循标准肺栓塞诊断流程(Ⅰ,B)。
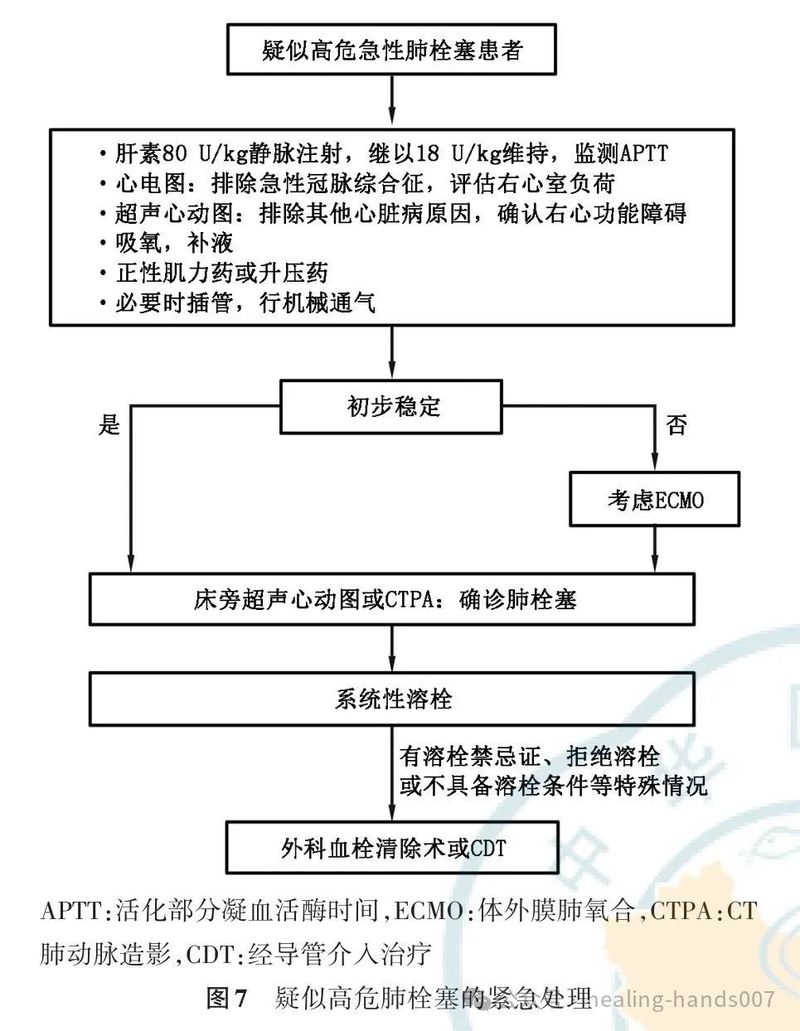
3.对于病情不稳定或无法行CTPA检查的疑似高危急性肺栓塞患者,若超声心动图证实存在右心功能障碍,推荐按照高危肺栓塞再灌注流程进行处理(Ⅰ,C);待患者病情稳定后,应考虑进行CTPA检查以明确诊断(Ⅱ,C)。
4.对临床可能性低的疑似非高危急性肺栓塞患者,建议采用高敏或中敏方法检测血浆D‑二聚体水平(Ⅰ,A)。
5.推荐对临床可能性高的疑似非高危急性肺栓塞患者进行CTPA检查以明确诊断(Ⅰ,B);若存在CTPA 禁忌证,可考虑选择肺 V/Q显像作为替代检查(Ⅱ,B)。

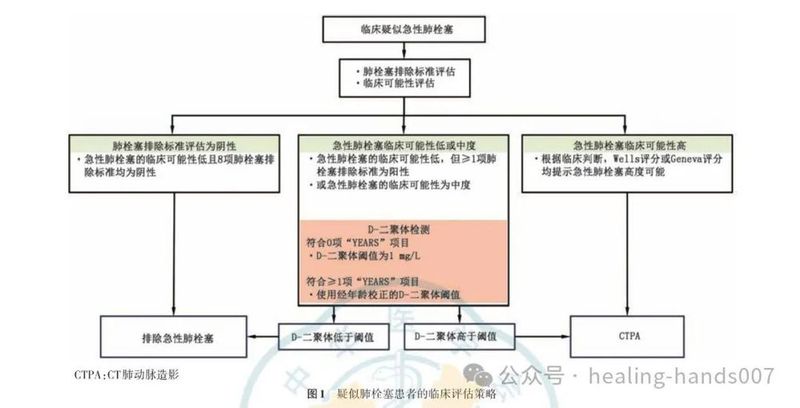

6.推荐根据血流动力学状况对疑似或确诊急性肺栓塞患者进行初始风险评估,以识别早期死亡高危患者(Ⅰ,B)。
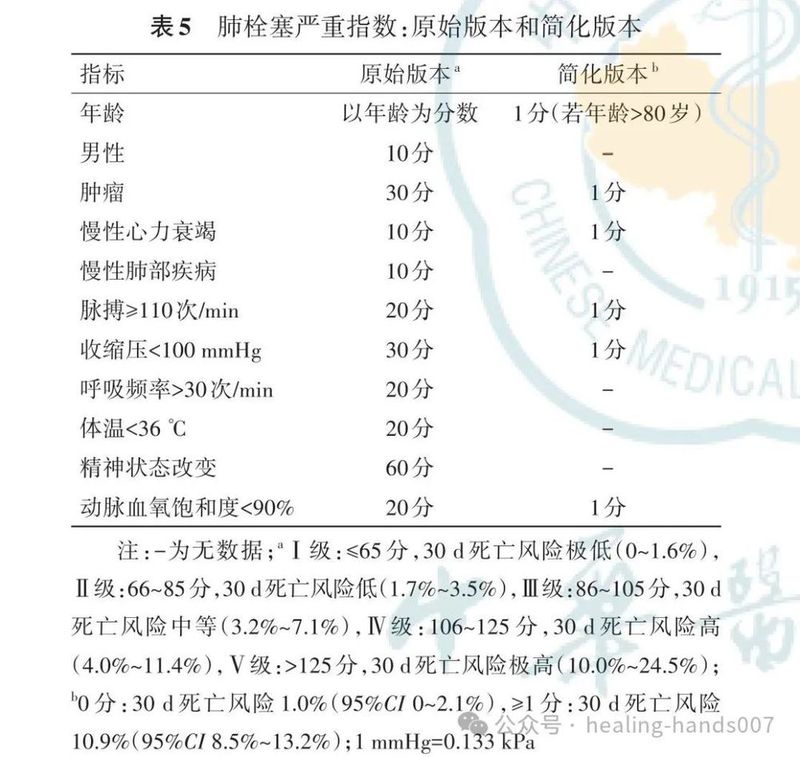
7.推荐将血流动力学稳定的急性肺栓塞患者分为中危和低危2类(Ⅰ,B)。
8.推荐使用 PESI或 sPESI评分作为评估血流动力学稳定患者的肺栓塞严重程度和合并症的工具(Ⅱa,B)。
9.对于急性肺栓塞患者,即使其PESI评分低或sPESI评分为0分,也应考虑利用影像学和(或)生物标志物评估右心室功能(Ⅱa,B)。
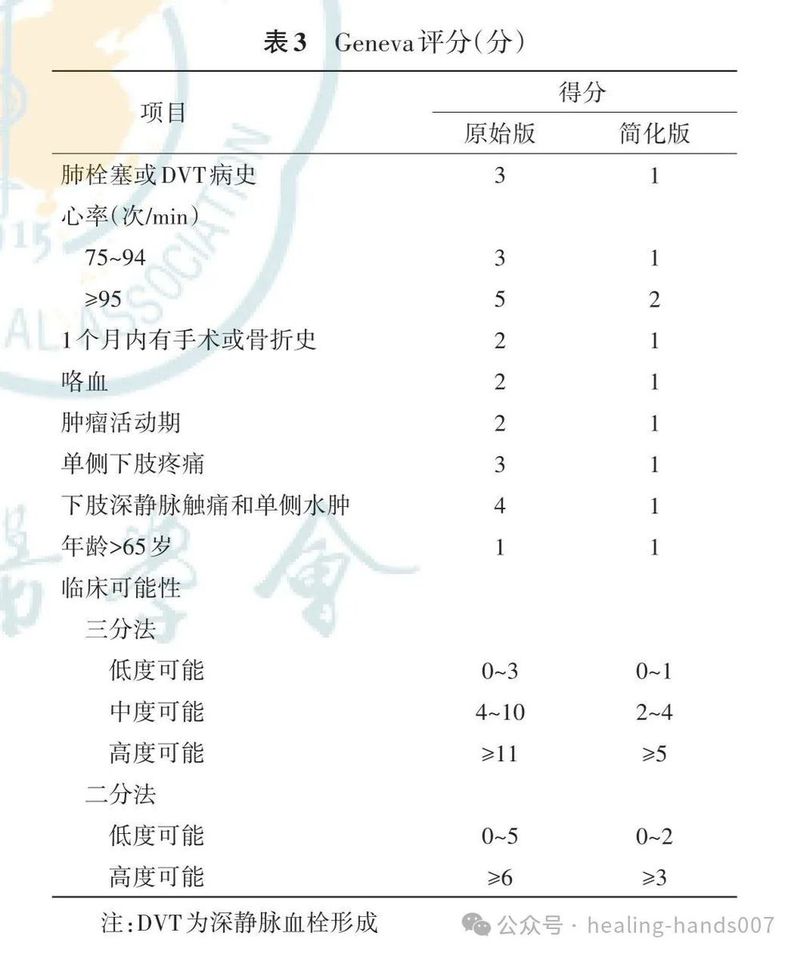
10.对于血流动力学稳定的急性肺栓塞患者,推荐结合临床、影像学和实验室检查结果,以及经过验证的评估系统进行危险分层(Ⅱb,C)。

11.推荐对高度疑似急性肺栓塞患者立即启动胃肠外抗凝(Ⅰ,C)。
12.一旦确诊急性肺栓塞,若患者无抗凝禁忌证,推荐尽早启动抗凝治疗(Ⅰ,C)。
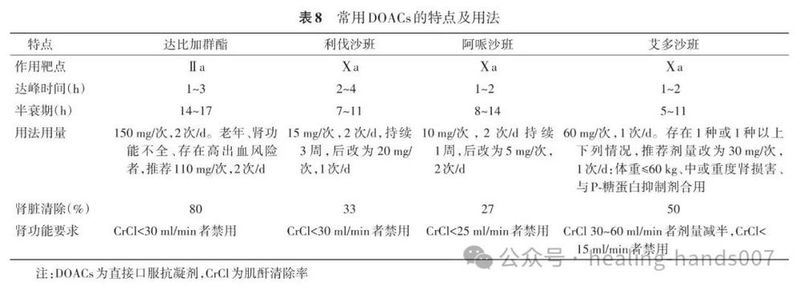
13.推荐优先选择DOACs用于急性肺栓塞的口服抗凝治疗(Ⅰ,A)。
14.若选择华法林用于急性肺栓塞的抗凝治疗,推荐在胃肠外抗凝治疗开始后24 h内重叠使用华法林,并调整INR至2.0~3.0,INR达标后即可停用胃肠外抗凝药物(Ⅰ,A)。


15.推荐所有急性肺栓塞患者的抗凝治疗疗程应至少3个月(Ⅰ,A)。
16.对于存在一过性或可逆性危险因素的非肿瘤急性肺栓塞患者,推荐抗凝治疗疗程为 3 个月(Ⅰ,B)。
17.对于存在持续性危险因素或无明显危险因素的非肿瘤急性肺栓塞患者,推荐在完成3个月抗凝治疗后考虑延长抗凝(Ⅱa,C)。
18.推荐对无一过性或可逆危险因素的VTE复发患者进行长期抗凝治疗(Ⅰ,B)
19.推荐对抗磷脂综合征患者使用维生素K拮抗剂进行长期抗凝治疗(Ⅰ,B)。
20.推荐对遗传性易栓症患者进行长期抗凝治疗(Ⅱa,B)。

21.急性肺栓塞溶栓药物推荐使用 rt‑PA 50~100 mg 或尿激酶 20 000 U/kg 静脉滴注 2 h(Ⅱb,C);或者使用瑞替普酶18 mg静脉推注超过2 min,30 min后重复上述剂量(Ⅱb,C)。
22.对于存在抗凝治疗绝对禁忌证的急性肺栓塞患者,可考虑置入下腔静脉滤器(Ⅱa,C)。
23.对于充分抗凝治疗后肺栓塞复发的患者,可考虑置入下腔静脉滤器(Ⅱa,C)。
24.通常不推荐对肺栓塞患者常规置入下腔静脉滤器(Ⅲ,A)。
25.推荐对高危急性肺栓塞患者尽早启动抗凝治疗,首选静脉泵入普通肝素,以便后续快速调整治疗方案(Ⅰ,C)。
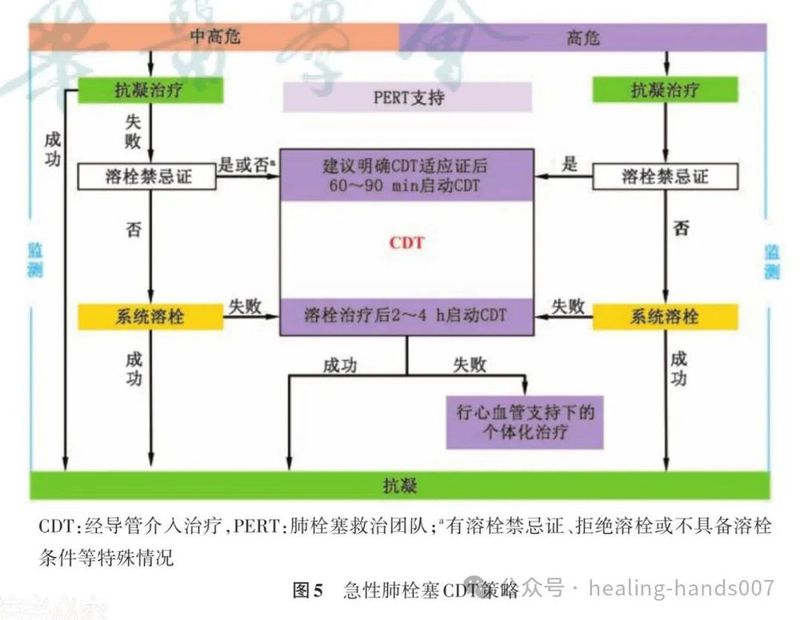
26.推荐对没有溶栓禁忌证的高危急性肺栓塞患者进行系统性溶栓治疗(Ⅰ,B)。
27.对存在溶栓禁忌证或溶栓治疗失败的高危急性肺栓塞患者,在具备相应的外科专业技术和条件下 ,可 以 考 虑 实 施 外 科 肺 动 脉 血 栓 清 除 术
(Ⅱa,C)。
28.对存在溶栓禁忌证或溶栓治疗失败的高危急性肺栓塞患者,可考虑采取CDT(Ⅱa,C)。
29.高危肺栓塞患者可考虑使用去甲肾上腺素和(或)多巴酚丁胺治疗(Ⅱa,C)。
30.对伴有难治性循环衰竭或心搏骤停的肺栓塞患者,可考虑ECMO联合外科肺动脉血栓清除术或CDT(Ⅱa,C)。
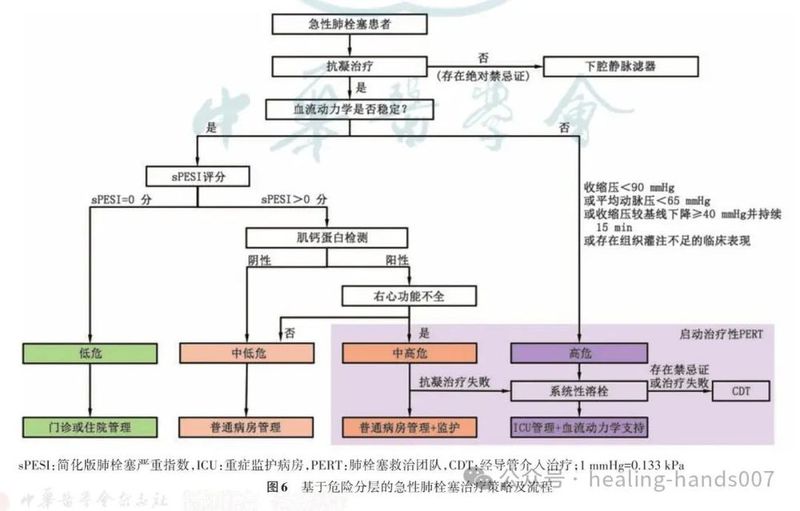
31.推荐中危急性肺栓塞立即启动抗凝治疗(I,C)。
32.在抗凝治疗期间,一旦患者出现血流动力学不稳定,推荐立即启动补救性溶栓治疗(Ⅰ,B),或可考虑外科肺动脉血栓清除术和CDT(Ⅱa,C)。
33.不推荐对中危或低危急性肺栓塞患者常规给予系统性溶栓治疗(Ⅲ,B)。
34.CDT不推荐作为中低危和低危急性肺栓塞患者的常规治疗手段(Ⅲ,C)。
35.推荐非高危急性肺栓塞患者初始胃肠外抗凝治疗首选低分子肝素或磺达肝癸钠(Ⅰ,A)。
36.推荐病情稳定的低危肺栓塞患者尽早出院,在提供适当门诊抗凝管理的情况下,居家使用DOACs进行抗凝治疗(Ⅱa,A)。
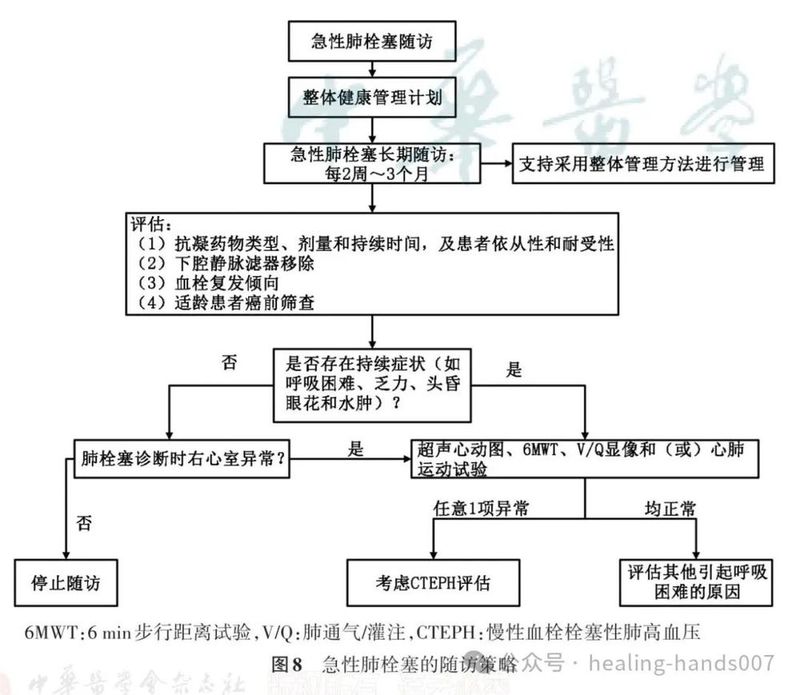
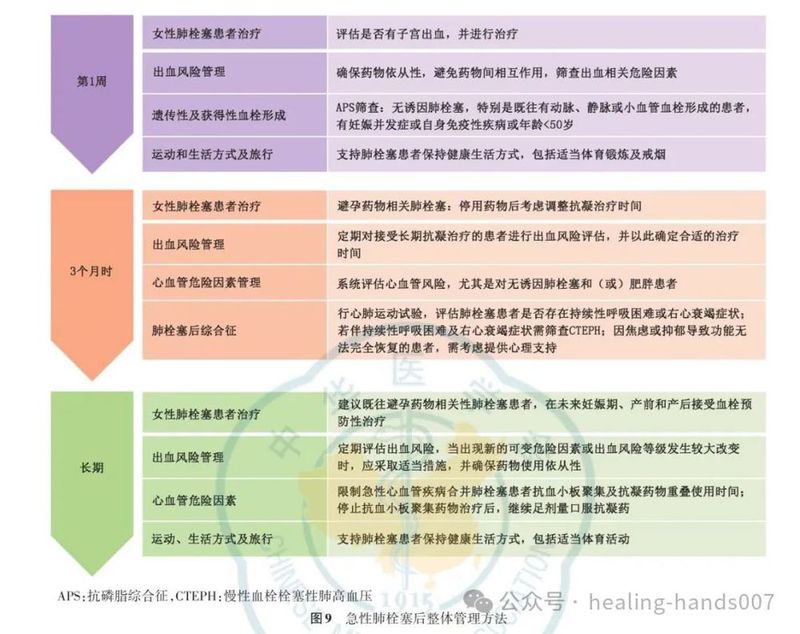
37.根据各医院实际情况,考虑对高危和中高危急性肺栓塞患者启动诊断性或治疗性 PERT(Ⅱa,C)。
38.推荐在急性肺栓塞发生后3~6个月内进行常规临床评估(Ⅰ,B)。
39.推荐采用综合肺栓塞管理模式,以确保患者从医院到社区顺利转诊(Ⅰ,C)。
40.对经过规范抗凝治疗3个月后仍有持续性或新发呼吸困难、运动耐量受限的急性肺栓塞患者,应考虑进一步诊断评估(Ⅱa,C)。推荐这类患者转诊至肺高血压和CTEPH专病中心(Ⅰ,C)。
41.推荐对延长抗凝治疗的患者定期重新评估药物耐受性和依从性、肝肾功能以及出血风险(I,C)。
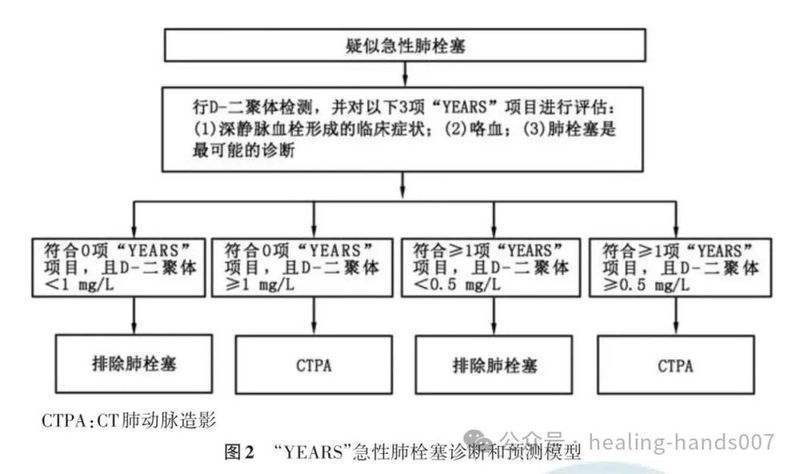
42.推荐妊娠期或产后疑似急性肺栓塞患者使用“YEARS”模型排除诊断(Ⅱa,B)。
43.推荐对有DVT病史和症状的妊娠期患者应用下肢静脉加压超声辅助肺栓塞诊断(Ⅱa,B)。
44.应考虑肺V/Q显像或CTPA(低辐射剂量方案)来排除妊娠期肺栓塞(Ⅱa,C)。
45.推荐血流动力学稳定的妊娠期急性肺栓塞患者初始和长期抗凝治疗首选小剂量低分子肝素(I,B)。
46.妊娠期高危急性肺栓塞患者可考虑溶栓治疗(Ⅱa,C)。
47.不 推 荐 妊 娠 期 肺 栓 塞 患 者 使 用 DOACs(Ⅱa,C)。
48.不推荐 D‑二聚体检测用于肿瘤患者急性肺栓塞诊断(Ⅲ,B)。
49.推荐肿瘤合并急性肺栓塞患者初始抗凝首选低分子肝素(Ⅰ,A);如无胃肠道或泌尿生殖系统出血高风险,可首选阿哌沙班、利伐沙班和艾多沙班(Ⅰ,A)。
50.推荐肿瘤合并VTE至少抗凝6个月(Ⅰ,A)。
51.推荐对恶性肿瘤未治愈患者,如出血风险不高,延长抗凝时间甚至终身抗凝(Ⅱa,A)。
52.不推荐对正在进行抗凝治疗且有明确诱因的急性肺栓塞患者立刻进行易栓倾向功能学检测(Ⅰ,A)。
53.若患者拟停止抗凝治疗,可考虑为无明确诱因的急性肺栓塞患者进行抗磷脂综合征检测,但需注意抗凝药物可能会影响检测结果(Ⅰ,A)。
54.若肺栓塞患者无明确诱因,但其一级亲属有DVT或肺栓塞病史,可考虑行易栓症检测(Ⅰ,A)。
55.不推荐对有肺栓塞病史和易栓倾向患者的一级亲属常规进行易栓症检测(Ⅰ,A)。
56.推荐可在任意时间点进行基因检测,高通量测序阳性结果需通过一代测序验证(Ⅱa,A)。
57.初次发生肺栓塞的易栓症患者,推荐抗凝治疗3~6个月,并积极去除诱因和纠正病因(Ⅰ,C);若病因暂时无法去除,应延长抗凝治疗后再评估;对于血栓反复发作且无明显出血风险的易栓症患者,应长期或终身抗凝(Ⅰ,C)。
58.蛋白C和蛋白S缺陷患者不能使用华法林等香豆类抗凝剂进行初始抗凝,因可能加重血栓倾向并导致皮肤坏死(Ⅰ,A)。
59.推荐对所有因 COVID‑19 住院的患者进行VTE和出血风险评估,并根据评估结果动态调整VTE预防管理策略(Ⅰ,C)。
60.对于轻或中型COVID‑19住院患者,若VTE风险高且出血风险低,推荐使用预防剂量的低分子肝素或普通肝素(Ⅰ,B);若VTE及出血风险均高,建议采用机械预防措施(Ⅱb,C)。
61.对于危重型COVID‑19住院患者,若出血风险低,推荐初始使用预防剂量的低分子肝素或普通肝素(Ⅰ,B);若VTE风险高而出血风险低,且病情有加重趋势,推荐使用治疗剂量的低分子肝素或普通肝素(Ⅰ,B);若出血风险高,建议采取机械预防措 施 ,出 血 风 险 降 低 后 及 时 开 始 药 物 预 防(Ⅱb,C)。
62.对于危重型COVID‑19患者,若无抗凝禁忌证,推荐进行药物预防(Ⅰ,C);若无疑似或确诊VTE证据,推荐使用预防剂量的低分子肝素或普通肝素,直至VTE风险降至低危水平(Ⅰ,B);若出血风险高,建议采取机械预防措施,首选间歇性充气加压泵或足底加压泵,出血风险降低后及时联合药物预防(Ⅱb,C)。
63.推荐首选超声心动图,尤其是经食道超声心动图,筛查急性肺栓塞中合并矛盾栓塞的患者是否存在心内缺损(Ⅱa,B)。
64.推荐首选肺V/Q显像筛查CTEPH,结果阴性可基本除外 CTEPH(I,B),结果阳性建议进一步行CTPA、右心导管和肺动脉造影协助诊断(I,B)。
65.CTEPH患者若无禁忌证,推荐终生足量抗凝治疗(Ⅰ,C);合并抗磷脂综合征的患者推荐使用维生素K拮抗剂(Ⅰ,C);推荐可以手术的CTEPH患者首选肺动脉内膜剥脱术(Ⅰ,B);无法行肺动脉内膜剥脱术或术后残余肺高血压患者行经皮球囊肺动脉成形术(Ⅰ,B);
66.推荐无法行肺动脉内膜剥脱术或术后残余或复发CTEPH患者使用利奥西呱(Ⅰ,B)或超适应证使用其他肺高血压靶向药物(Ⅱb,B)治疗,可考虑鸟苷酸环化酶激动剂或5型磷酸二酯酶抑制剂、内皮素受体拮抗剂或肠外使用前列环素类药物联合治疗(Ⅱb,C)。
67.推荐对CTEPD患者根据个体情况考虑长期抗凝治疗(Ⅱa,C),有症状者应考虑肺动脉内膜剥脱术或经皮球囊肺动脉成形术(Ⅱa,C)。
指南更新要点
一、诊断手段和策略
1.强调对疑似易栓症人群进行筛查,并细化了检测易栓倾向功能学的人群和时间节点。
2.建议使用年龄校正的D‑二聚体临界值代替既往传统的“0.5 mg/L”标准;不推荐D‑二聚体检测用于肿瘤患者肺栓塞诊断。
3.建议对临床疑似肺栓塞患者,包括妊娠期或产后患者,首先采用“YEARS”模型进行评估,以减少CTPA的过度使用。
4.建议对急性肺栓塞临床可能性较低的患者首先进行肺栓塞排除标准评估。
5.对于疑似高危急性肺栓塞患者,建议根据临床实际情况选择床旁超声心动图或急诊CTPA检查以协助诊断。
6. 对于 PESI 评分低或 sPESI 评分为 0 分的患者,建议通过影像学或实验室检查来评估右心室功能。
二、危险分层
1.明确急性肺栓塞严重程度和早期死亡风险评价的相关性。
2.强调超声心动图和CTPA在评价右心功能方面是急性肺栓塞诊断流程中的重要环节。
三、抗凝治疗
1.建议急性肺栓塞患者若无抗凝禁忌证,抗凝治疗优选DOACs。
2.强调对高危肺栓塞患者应尽早启动抗凝治疗,首选静脉泵入普通肝素,以便及时转为溶栓治疗。
3.强调对于无明确危险因素的急性肺栓塞患者,建议延长抗凝治疗疗程,并定期评估药物耐受性和依从性、肝肾功能以及出血风险;对于非一过性或可逆性危险因素所致VTE复发和先天性易栓症患者,推荐无限期抗凝治疗。
4.推荐对于非消化道肿瘤或非出血高风险的肿瘤急性肺栓塞患者,可选择 DOACs(如阿哌沙班、利伐沙班和艾多沙班)代替低分子肝素进行抗凝治疗;对于抗磷脂综合征患者,建议使用维生素K拮抗剂进行长期抗凝治疗。
5.抗凝治疗超过6个月时,可根据临床具体情况适当减低DOACs的剂量。
四、溶栓和介入治疗
1.对于高危急性肺栓塞患者,若存在溶栓治疗禁忌证或治疗失败,或中高危急性肺栓塞患者在抗凝治疗后出现临床恶化且存在溶栓禁忌证或治疗失败,推荐启动CDT。
2.对于急性中低危、低危肺栓塞患者,不推荐常规行CDT。
3.对于有溶栓禁忌证或溶栓失败的高危肺栓塞患者,可考虑行外科肺动脉血栓清除术。
4.对于高危肺栓塞患者,可考虑使用去甲肾上腺素和(或)多巴酚丁胺;对于难治性循环衰竭或心搏骤停患者,可行ECMO联合外科肺动脉血栓清除术或CDT。
五、随访和并发症管理
1.增加对肺栓塞患者出院后的定期随访,推荐采用综合肺栓塞管理模式,以便及时识别复发风险、危险因素和并发症。
2.强调对于急性肺栓塞规范抗凝治疗 3个月后仍有症状的患者,需考虑CTEPD或CTEPH,并推荐转诊至肺高血压和CTEPH专病中心。
3.强调肺动脉内膜剥脱术、经皮球囊肺动脉成形术和肺高血压靶向药物是CTEPH的重要治疗手段,推荐根据病变位置、严重程度选择治疗手段,并可考虑联合治疗。
4.对于 CTEPH 患者,应根据个体情况考虑长期抗凝治疗。
六、特殊人群
1.不建议妊娠期或哺乳期应用DOACs;对于妊娠期妇女发生的高危急性肺栓塞,应考虑溶栓或外科肺动脉血栓清除术治疗。
2.明确COVID‑19诊治过程中VTE和出血风险的评估时机及预防策略。
3.推荐对存在矛盾栓塞的急性肺栓塞患者进行心内缺损筛查,若合并卵圆孔未闭,推荐进行封堵以预防卒中。
来源:妙手仁心零零柒
